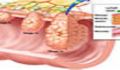
ايدز ، ويروس قرن
مقدمه
HIV يك رتروويروس است كه دستخوش موتاسيون هاى مكرر مى شود و بر سلول هاى دستگاه ايمنى بدن حمله مى كند. HIV را لوك مونتانيه از فرانسه و رابرت گالو از آمريكا كشف كردند.
رتروويرويس ها (Retroviruses) ويروس هايى هستند كه ژنوم آنها از RNA تشكيل شده است. بنابراين براى تكثير خود به آنزيمى به نام نسخه بردار معكوس (Reverse Tramscriptase) وابسته هستند كه ژنوم RNA آنها را به DNA نسخه بردارى مى كند تا بعد بتواند آن را با كمك آنزيم اينتگراز وارد ژنوم سلول ميزبان كند و به اين ترتيب امكان تكثير ويروس به وجود مى آيد. كلمه Retro (معكوس) در نام اين نوع ويروس ها هم به همين خاطر است چرا كه معمولاً نسخه بردارى از DNA به RNA انجام مى شود.HIV داراى ژن هاى مختلفى است كه پروتئين هاى ساختارى آن را رمزبندى مى كنند. HIV داراى ژن هاى عمومى رتروويروس ها gag، pol و env و نيز ژن هاى اختصاصى خودش tat و rev است.عفونت با HIV با انتشار حاد ويروس در خون آغاز مى شود. پس از اين مرحله شمارش ويروس ها در خون تا صد برابر كاهش مى يابد. پس از اين مرحله يك دوره نهفتگى بالينى آغاز مى شود.
در ابتدا تصور مى شد كه اين دوره يك دوره حقيقى نهفتگى ويروسى است كه در آن HIV درون ژنوم ميزبان به صورت غيرفعال قرار مى گيرد. بعدها مشخص شد كه سلول هاى دندريتيك در بافت هاى نهادى با ويروس پوشيده شده اند و بنابراين حتى در مرحله اى كه ويروس در خون ديده نمى شود، ميزان آن در بدن بالاست.
HIV با آلوده كردن سلول هاى TCD4+ باعث بيمارى مى شود. اين سلول هاى زيرگروهى از گلبول هاى سفيد هستند كه به طور طبيعى پاسخ ايمنى به عفونت را تنظيم مى كنند. HIV با استفاده از سلول هاى T براى تكثير خودش در سراسر بدن گسترش مى يابد و در همان زمان باعث كاهش اين سلول ها مى شود كه بدن براى دفاع از خود به آنها نياز دارد.
هنگامى كه ميزان سلول هاى TCD4+ در فرد آلوده به HIV تا حد معينى سقوط كند، آن فرد به طيفى از بيمارى ها مستعد مى شود كه در حالت معمول بدن مى تواند آنها را كنترل كند. اين عفونت هاى فرصت طلب هستند كه باعث مرگ فرد مى شوند. دلايل مختلفى وجود دارد كه مبارزه با HIV را مشكل مى كند. اول اينكه HIV يك ويروس RNA است كه از آنزيم نسخه بردار معكوس براى تبديل RNA خودش به DNA استفاده مى كند. اين روند باعث مى شود كه احتمال بيشترى براى موتاسيون (جهش) در HIV نسبت به ويروس هاى DNA وجود داشته باشد. بنابراين امكان مقاومت سريع ويروس به درمان وجود دارد.
دوم اينكه اين تصور رايج كه HIV يك ويروس كشنده است صحت ندارد. اگر HIV يك ويروس كشنده بود خودش هم به زودى از بين مى رفت، چرا كه فرصت چندانى براى عفونت هاى جديد باقى نمى ماند. در واقع HIV سال ها در بدن باقى مى ماند و از طرق مختلف مانند رابطه جنسى، انتقال خون، انتقال از مادر به نوزاد ديگران را هم آلوده مى كند. همان طور كه ذكر شد حتى هنگامى كه هيچ ذره ويروسى در خون وجود ندارد ويروس در بدن به حالت نهفته باقى مى ماند. پس از سال ها ويروس مى تواند فعال شود و از ماشين هاى سلولى براى تكثير خود استفاده كند.
حتى در سال هاى اخير اين تصور كه عفونت مستقيم HIV باعث كاهش يافتن سلول هاى TCD4+ مى شود مورد ترديد قرار گرفته است. علت كاهش سلول هاى ايمنى به اين امر مربوط مى شود كه پروتئين سازنده پوشش HIV به آسانى از ذرات ويروس جدا و به خون وارد مى شود و آن را پر مى كنند. اين پروتئين ها مانند چسب سلول هاى TCD4+ را به هم مى چسبانند، از طرف ديگر دستگاه ايمنى بدن به آنها واكنش نشان مى دهد و باعث مى شود ساير سلول هاى ايمنى بدن به سلول هاى CD4+ خود بدن حمله كنند و آنها را از بين ببرند.
• چرخه زندگى HIV
هنگامى كه سلول ميزبان توليد پروتئين هاى ويروس را از روى DNA پروويروسى آغاز مى كنند، آنزيم پروتئاز فراهم شده به وسيله HIV بايد آنها را به صورت پروتئين هاى نوبنياد HIV درآورند تا با اتصال آنها به هم ذرات ويروسى HIV به وجود آيد. ذرات ويروسى تازه به وجود آمده با جوانه زدن بر روى سطح سلول ميزبان از آن خارج مى شوند.
•داروهاى ضد رتروويروس
•مهاركننده هاى پروتئاز (PIS) كه فعاليت پروتئاز را مهار مى كند. پروتئاز آنزيمى است براى ساخته شدن ذرات جديد ويروسى (ويريون ها) در مرحله نهايى لازم است.
•مهاركننده هاى آنزيم نسخه بردار معكوس _ آنزيم نسخه بردار معكوس براى تكميل مرحله آلوده شدن سلول ها به وسيله ويروس لازم است و به وسيله آن است كه HIV مى تواند از روى RNA خود DNA بسازد اين داروها به سه دسته تقسيم مى شوند.
۱- مهاركننده هاى غيرنوكلئوزيدى نسخه بردار معكوس (NNRTTS)
۲- مهاركننده هاى آنالوگ نوكلئوزيدى نسخه بردار معكوس NRTIS) يا (NARTIS
۳- مهاركننده هاى آنالوگ نوكلئوئيدى نسخه بردار معكوس ) NTRTIS يا (NTARTIS
•مهاركننده ورود ويروس. اين داروها با تعامل مستقيم با گيرنده هاى ويروس و جلوگيرى اتصال ويروس به غشاء سلول هدف از ورود آن به سلول جلوگيرى مى كنند.مشكلات بسيار در تجويز يك دوره درمانى ضد HIV رخ مى دهد هر داروى موثر داراى عوارض جانبى است كه اغلب جدى و گاه تهديدكننده حيات هستند. عوارض جانبى شايع در درمان ايدز شامل تهوع و استفراغ شديد، اسهال، آسيب كبدى و نارسايى كبدى و زردى است. در هر برنامه درمانى به انجام آزمون هاى مكرر خون براى تعيين مداوم كارايى دارو (كه بر مبناى تعداد سلول هاى T و ميزان ويروس در خون سنجيده مى شود) و بررسى كاركرد كبد نياز دارد.
•ويروس ايدز از كجا آمد
به گفته پژوهشگران آزمون هاى ژنتيكى نشان مى دهد كه ويروس اصلى انسانى عامل ايدز (يعنى HIV1) كاملاً به ويروس شبيه است كه شمپانزه ها را آلوده مى كند اما در آنها بيمارى ايجاد نمى كند.
دكتر بئاتريس هان از دانشگاه آلباماى آمريكا و همكارانش هنگامى به اين كشف نائل آمدند كه نمونه هاى منجمد شده خون و بافت يك شمپانزه آزمايشگاهى به نام مريلين را كه در سال ۱۹۸۵ مرده بود بررسى مى كردند. آزمون هاى ژنتيكى در آن زمان در اختيار نبودند. به گفته دكتر هان اين شمپانزه ماده هرگز در پژوهش هاى ايدز مورد استفاده قرار نگرفته و از سال ۱۹۶۹ به بعد فرآورده هاى خونى انسانى دريافت نكرده بود.گروه پژوهشگران به سرپرستى خانم دكتر هان در خون و بافت هاى «مريلين» ويروس «پدربزرگ» ويروس انسانى را يافتند. ويروس هاى مشابهى پيش از اين در ۴ شمپانزه ديگر ديده شده بودند اما بعدها مشخص شد كه تنها زيرگونه اى كه مريلين به آن متعلق بود، يعنى پان تروگلوديتس تروگلوديتس (Pan triglodytes Troglodytes) داراى ويروس بود كه انسان ها را آلوده مى كند. در روز هاى ابتدايى پژوهش درباره ايدز، چند شمپانزه به طور عامدانه با ويروس ايدز آلوده شدند تا معلوم شود كه آيا به بيمارى مبتلا مى شوند يا نه.
در كمال تعجب دانشمندان به رغم ۹۸درصد مشابهت ماده ژنتيكى آنها با انسان ها، هيچكدام از شمپانزه ها به بيمارى مبتلا نشدند. با مشخص شدن زير گونه اختصاصى شمپانزه كه منشاء ويروس بودند، از آنجا كه شمپانزه ها به رغم آلوده بودن به ويروس به بيمارى مبتلا نمى شوند، مطالعه بر روى آنها احتمالاً مى تواند به توليد درمان هاى جديد كمك كند. در حال حاضر مشخص نيست كه آيا شمپانزه ها به علت تفاوت هاى ژنتيكى با انسان ها به بيمارى مبتلا نمى شوند يا اينكه دستگاه ايمنى آنها بهتر مى تواند با ويروس مبارزه كند. پاسخ به اين سئوال تعيين خواهد كرد آيا مطالعه شمپانزه مى تواند به درمان هاى بهتر يا واكسن براى ايدز منجر شود يا نه.شواهدى وجود دارد كه ويروس ايدز در طول تاريخ به انسان ها منتقل مى شده است اما تنها در قرن بيستم بود كه همه گيرى ايدز به وجود آمد. به گفته دكتر هان دليل اين تغيير وضعيت ممكن است به افزايش بى بندوبارى جنسى، ناآرامى هاى مدنى و مهاجرت مردم به شهرها مربوط باشد.
پژوهشگران اولين مورد شناخته شده ايدز را در يك مرد سياه پوست جزء قبيله بانتو كشف كردند كه در سال ۱۹۵۹ فوت كرده بود و در كنگوى بلژيك جمهورى كنگوى فعلى محل زندگى زيرگونه هاى شمپانزه زندگى مى كرده است.
واكسن ايدز: جست وجوى سيزيفوسى
هنگامى كه شخص با HIV آلوده مى شود، هر دو بازوى دستگاه ايمنى فعال مى شوند و انواع بسيارى از آنتى بادى و سلول ايمنى را ايجاد مى كنند. اما در اكثريت افراد آنتى بادى ها نمى توانند عفونت HIV را مهار كنند، احتمالاً به خاطر اينكه ويروس آن قدر با سرعت جهش پيدا مى كند كه دستگاه ايمنى نمى تواند آنتى بادى هاى جديد را با همان سرعت توليد كند تا مانع ويروس شوند.اما ايمنى سلولى در ابتدا موفقيتى ظاهرى پيدا مى كند. در اغلب افراد پس از دوره اى از افزايش ويروس در خون، ميزان آن در نتيجه عمل گروهى از گلبول هاى سفيد به نام سلول هاى T كشنده سقوط مى كند و براى سال ها اين وضعيت حفظ مى شود و ويروس به طور پنهانى و غيرفعال در درون سلول هاى T كمك كننده باقى مى ماند.اما در نهايت ويروس ها برنده مى شوند. سلول هاى T كمك كننده به تدريج مى ميرند، دستگاه ايمنى مختل مى شود و عفونت هاى ناشى از عوامل فرصت طلب- ميكروب هايى كه در شرايط معمول و در افراد سالم بيمارى ايجاد نمى كنند _ باعث بيمارى هاى مختلفى در فرد آلوده به ويروس ايدز مى شوند و همين عفونت هاى فرصت طلب هستند كه در بسيارى از موارد بيماران را مى كشند.ايده اصلى در توليد واكسن ها اين است كه دستگاه ايمنى را از پيش تحريك كرده تا هنگامى كه يك عامل مهاجم مثل يك ويروس وارد بدن مى شود، دستگاه ايمنى كه بيش از اين به علت تزريق واكسن آموخته است آن را شناسايى كند، بتواند با سرعت كافى واكنش نشان دهد و ويروس را نابود كند.اولين تلاش ها براى ساختن واكسن ايدز مسيرى سنتى را دنبال مى كردند. هدف اين بود كه دستگاه ايمنى را طورى تحريك كنند تا آنتى بادى هايى را بسازد كه از عفونت پيشگيرى كند. گرچه بدن در عفونت معمول با HIV آنتى بادى هاى موثر بر ضد آن توليد نمى كند اما دانشمندان اميدوار بودند واكسنى را به وجود آورند كه بتواند توليد آنتى بادى هاى موثر را تحريك كند.دانشمندان در تلاش هاى اوليه براى ساختن واكسن ايدز برخلاف واكسن هاى ويروسى قبلى براى بيمارى هايى مانند فلج اطفال يا سرخك از ويروس هاى زنده ضعيف شده يا ويروس هاى كشته شده استفاده نكردند. در مورد ويروس هاى زنده ضعيف شده ترس آنها اين بود كه ويروس واكسن جهش پيدا كند و به ويروس بيمارى زاى به وجودآورنده ايدز بدل شود و در مورد ويروس كشته شده اين خطر در ميان بود كه در فرآيند پردازش واكسن ويروس هاى زنده اى باقى بمانند و با واكسن وارد بدن شوند.بنابراين در تلاش هاى اوليه از بخش هاى بى ضرر ويروس براى توليد واكسن استفاده شد با اميد اينكه آنها بتوانند دستگاه ايمنى را فعال كنند. اين قطعات شامل بخش هايى از DNA ويروس يا پروتئين هاى يافته شده در غلاف ويروس بودند اما نتايج حاصل نااميد كننده بودند. گرچه واكسن ها توليد آنتى بادى ها را تحريك مى كردند، آنتى بادى هاى حاصل «واكنش دهندگى وسيع» با انواع ويروس ايدز نداشتند. اين آنتى بادى ها در محيط آزمايشگاهى با سويه اى از ويروس كه واكسن از آن توليد شده بود واكنش مى كردند اما نه با نمونه هاى ويروسى به دست آمده از بيماران. بنابراين اين واكسن ها _ به خصوص در شرايط واقعى كه با ويروس هاى مرتباً در حال جهش يا موتاسيون روبه رو مى شوند- نمى توانستند محافظتى ايجاد كنند. در سال هاى اخير برخى پژوهشگران تلاش هاى خود را بر تحريك بازوى ديگر دستگاه ايمنى يعنى ايمنى سلولى متمركز كرده اند و نه صرفاً آنتى بادى ها. به اين ترتيب گروه هايى از پژوهشگران توانسته اند واكسن هاى تجربى ايجاد كنند كه توانسته است باعث ايمنى در ميمون ها نسبت به ويروس شود كه در آنها بيمارى شبيه ايدز در انسان ايجاد مى كند. در حيوانات واكسينه شده پس از آلوده شدن با ويروس عامل بيمارى، سلول هاى T كشنده فعال شدند و تكثير ويروس را مهار كردند و بيمارى به وجود نيامد.
در اين آزمايش هاى جديدتر هم از قطعات گوناگون DNA به دست آمده از ويروس ايدز استفاده شد كه به خودى خود توانايى ايجاد عفونت نداشتند. در بعضى از تجربيات DNA به تنهايى مورد استفاده قرار گرفت، اما قوى ترين پاسخ ها هنگامى به وجود آمد كه حيوانات مورد آزمايش ابتدا تحت تزريق واكسن DNA قرار گرفتند و سپس قطعات DNA درون يك ويروس بى ضرر جاى داده شدند و با تزريق اين ويروس دستگاه ايمنى بيشتر تحريك شد.البته بايد در مورد نتايج اين آزمايش ها محتاط بود. چون اين آزمايش ها بر روى ميمون ها و با يك ويروس شبيه ويروس ايدز انجام شده است و موفقيت در آنها لزوماً به معناى موفقيت و ايجاد ايمنى در انسان ها در مقابل خود ويروس ايدز نيست. از طرف ديگر بايد توجه داشت كه در انسان ها ممكن است ۱۰ سال يا بيشتر طول بكشد تا عفونت با HIV به ايدز بدل شود و اين امر ارزيابى واكسن را مشكل مى كند. به هر حال تنها راه براى تعيين موثر بودن واكسن ها آزمايش آنها روى انسان هاست. آزمايش واكسن ها بر روى انسان ها در سه مرحله يا فاز انجام مى شود. در فاز I، تحقيقات مقدماتى بر روى گروهى كوچكى از افراد بالغ سالم كه در معرض خطر ابتلا به بيمارى نيستند انجام مى شود. اين آزمايش ها به منظور بررسى بى خطر بودن واكسن و آزمايش واكنش بدن به دوزهاى مختلف واكسن انجام مى شود. در صورت موفقيت آزمايش هاى فاز I، بررسى واكسن به فاز II، آزمودن واكسن براى تعداد بيشترى از افراد داوطلب چه آنهايى كه در معرض خطر بيمارى نيستند و چه آنهايى كه در معرض خطر زياد براى ابتلا به بيمارى هستند (در اين مورد افراد آلوده به HIV) و سپس فاز III، آزمودن واكسن بر روى هزاران نفر افراد در معرض خطر بيمارى، وارد مى شود.در حال حاضر چندين واكسن تجربى مختلف توليد شده كه براى تحريك ايمنى سلول با هر دوى ايمنى سلولى و ايمنى هومورال طراحى شده اند. در كشورهاى مختلف از جمله ايالات متحده، كانادا، تايلند، كنيا، اوگاندا، هلند، انگليس و... در مراحل مختلف آزمايشى هستند و انواع ديگرى از واكسن ها نيز در مرحله توليد قرار دارند.حتى اگر اين واكسن ها مراحل مختلف آزمايش را با موفقيت بگذرانند، وارد شدن آنها به بازار دارويى چند سال ديگر طول مى كشد. بنابراين بعيد به نظر مى رسد كه جست وجوى سيزيفوسى دانشمندان براى واكسن ايدز در دهه اول قرن بيست و يكم به پايان برسد و همچنان بايد منتظر ماند.
• زنان 10 سال زودتر مى ميرند
• زنان مورد علاقه ايدز
• طرح مغفول مانده
بعضى پرسش هاى رايج در مورد HIV
• ايدز چيست؟
• چه مدت طول مى كشد تا آلودگى با HIV باعث بروز ايدز شود؟
• آيا بين ايدز و ساير بيمارى هاى مقاربتى ارتباط وجود دارد؟
• HIV از كجا آمد؟
• چگونه مى توان فهميد فردى به HIV آلوده شده است؟
• HIV چگونه منتقل مى شود؟
- خون (از جمله خون قاعدگى)
- منى
- ترشحات واژن
- شير پستان
خون بيشترين غلظت ويروس را دارا است و در مراتب بعد منى، ترشحات واژنى و شير قرار مى گيرند.
فعاليت هايى كه امكان انتقال HIV را فراهم مى كنند شامل اينها هستند:
- مقاربت جنسى بدون پوشش
- - تماس مستقيم با خون از جمله سرنگ هاى مشترك در معتادان تزريقى، انتقال خون يا برخى فرآورده هاى خونى، انتقال اتفاقى در تسهيلات بهداشتى و درمانى.
- مادر به نوزاد (در هنگام زايمان يا از طريق شير مادر)
- اين مايعات بدنى عفونت زا نيستند:
- بزاق
- اشك
- عرق
- مدفوع
- ادرار
• آيا بوسيدن باعث انتقال HIV مى شود؟
• آيا زن آلوده مى تواند HIV را ضمن مقاربت جنسى به مرد منتقل كند؟
• آيا كاندوم در پيشگيرى از انتقال HIV موثر است؟
• چه مدت پس از در معرض قرارگيرى احتمالى بايد تست HIV انجام داد؟
• معنى يك تست مثبت و يك تست منفى چيست؟
- شما ويروس عامل ايدز را در بدن خود داريد.
- - شما مى توانيد ديگران را نيز آلوده كنيد و بايد اقدامات احتياطى را رعايت كنيد.
- تست منفى به اين معناست كه شما آنتى بادى هاى ناشى از ويروس ايدز را در خون خود نداريد.
تست منفى به اين معنا نيست كه:
- شما با HIV آلوده نيستيد (ممكن است در دوره پنجره اى باشيد)
- شما نسبت به ايدز مصون هستيد.
- شما نسبت به عفونت مقاومت داريد.
- شما هرگز ايدز نخواهيد گرفت
• اگر تست HIV من مثبت باشد، به اين معناست كه خواهم مرد؟
HIV مثبت با ایدز چه تفاوتی دارد؟
از زمانی که فرد HIV مثبت می گردد تا زمانی که به مرحله کشنده ایدز می رسد ممکن است چندین ماه و یا چندین سال طول بکشد که این زمان بستگی به شرایط سنی و بدنی بیمار و دریافت یا عدم دریافت داروهای موجود دارد.
ویروس HIV چگونه منتقل میشوند؟
برقراری رابطة جنسی بدون محافظت با فرد آلوده
با استفاده از سرنگ آلوده به خون افراد آلوده (در معتادان تزریقی مواد مخدر)
خالکوبی و سوراخ کردن گوش بوسیله سوزن و وسایل آلوده بیماری را منتقل می کند.
استفاده از تیغ و وسایل مشترک در سلمانی خطر ابتلا دارد.
استفاده از وسایل دندانپزشکی که بخوبی سترون نشده است، بخصوص در مطبهای غیرمجاز و توسط کسانی که بصورت تجربی کار دندانپزشکی می کنند خطر انتقال ایدز دارد.
شما ممکن است در معرض ابتلا به این بیماری باشید اگر:
با شرکای جنسی متعددی رابطة جنسی محافظت نشده دارید.
به یکی از بیماریهای مقاربتی مانند: سوزاک یا سیفلیس مبتلا شدهاید.
از سرنگ قبلاً مصرف شده دیگران جهت تزریق مواد مخدر استفاده کردهاید.
دارای شریک جنسی با هر یک از سه خصوصیت بالا هستید.
در این شرایط شما حتماً باید از نظر ایدز آزمایش بدهید.
کودکانی که از مادران آلوده به این بیماری متولد میشوند نیز در معرض ابتلا به ایدز هستند.
در حال حاضر به کلیه مادرانی که در معرض خطر هستند توصیه می شود از نظر ایدز در ابتدای بارداری آزمایش شوند. در صورتیکه مادر HIV مثبت باشد، با استفاده از برخی داروها و نیز با انتخاب روش زایمان و شیردهی مناسب خطر انتقال بیماری به نوزاد از طریق مادر به میزان قابل توجهی کم می شود.
چه نوع تماسهایی با افراد آلوده موجب انتقال بیماری نمیشود؟
آیا آزمایش بلافاصله بعد از انتقال بیماری، ابتلا به بیماری را نشان میدهد؟
بیماری ایدز چه علائمی دارد؟
فراموش نکنیم که از زمان ورود ویروس به بدن، بیماری قابل سرایت به دیگران است حتی اگر بیمار علامتی نداشته باشد و یا خود از وجود بیماری مطلع نباشد.
آیا ایدز درمان دارد؟
چگونه میتوانم از ابتلاء به ایدز پیشگیری کنم؟
1)از استفاده از سرنگ و سرسوزن استفاده شده توسط فرد دیگر اجتناب کنید. سوزنهایی که قبلاً برای خالکوبی و یا سوراخ کردن بدن دیگران استفاده شده است هرگز نبایستی استفاده نمایید.
2)مطمئنترین روش برای پیشگیری از ابتلا به بیماریهای مقاربتی از جمله ایدز پرهیز از رابطة جنسی و یا محدود کردن رابطة جنسی به رابطه جنسی طولانی مدت (ازدواج) در میان شرکای جنسی است که ثابت شده است به این بیماریها مبتلا نیستند و هیچ شریک جنسی دیگری غیر از همدیگر ندارند، همچنین از سایر عوامل خطر ابتلا مانند اعتیاد تزریقی مصون باشند. وفاداری به همسر و پرهیز از بی بند و باری و انحرافات جنسی شما را در مقابل ایدز و سایر بیماریهای مقاربتی و حتی برخی از سرطانهای دستگاه تناسلی مصون می سازد.
3)برای کسانی که رفتار جنسی آنها، خطر ابتلا به ایدز را در آنها بوجود میآورد، استفادة صحیح و دائمی از کاندوم از نوع کاندوم لاتکس مردانه خطر ابتلا به بیماریهای مقاربتی را به نحو مناسبی کاهش میدهد، هر چند که استفاده از کاندوم 100% موفق نیست و با افزایش تعداد شرکای جنسی، خطر ابتلا به بیماری هم اضافه میشود.
4)کاندومهایی که به مواد اسپرمکش آغشته میشوند نسبت به کاندومهای که با سایر مواد لزج شدهاند خطر انتقال عفونتهای مقاربتی و ایدز را کمتر نمیکنند. استفاده از مواد لزجکننده با پایة روغنی مانند وازلین خطر تخریب کاندوم و در نتیجه از بین بردن اثربخشی آنرا دارد. محافظت مناسب زمانی است که کاندوم درکل زمان رابطة جنسی از ابتدا تا انتها و به درستی استفاده شود. فراموش نکنیم که ویروس ایدز حتی با ورود ترشحات آلت مردانه که قبل از انزال و خارج شدن منی است، همچنین از طریق ترشحات واژن و مقعد قابل انتقال است. بنابراین استفاده از کاندوم، چه با هدف پیشگیری از حاملگی ناخواسته و چه با هدف پیشگیری از ابتلا به بیماریهای مقاربتی از جمله ایدز، می بایستی از ابتدا تا انتهای رابطه جنسی بصورت مداوم باشد.
5)هیچگاه از ریشتراش، تیغ ریشتراشی و مسواک دیگران به دلیل احتمال آلوده شدن به خون آنان استفاده نکنید.
6)در هنگام مراجعه به سلمانی حتما تیغ و وسایل شخصی خود را به همراه برید. به یاد داشته باشید که برای کشته شدن ویروس ایدز با الکل، درجه خاصی از الکل و مدت زمان قابل توجهی مورد نیاز است و صرف وارد کردن وسایل سلمانی به الکل و خارج کردن آن با وجودیکه ممکن است از سایر آلودگیها پیشگیری کند، اما ویروس HIV را نابود نمی کند. پس همیشه از سلمانی بخواهید از لوازم خودتان استفاده نماید.
7) برای اقدامات پزشکی و دندانپزشکی حتما به مطب ها و مراکز معتبر مراجعه نمایید. هرگز اجازه ندهید که از سوزن استفاده شده برای دیگری برای شما استفاده گردد.
8) اگر به HIV آلوده هستید و حامله هستید یا قصد حاملگی دارید حتماً موضوع را با پزشک مطرح کنید چرا که احتمال انتقال ویروس به جنین وجود دارد و از طرف دیگر داروهایی وجود دارند که با مصرف آنها این احتمال کم میشود.
رابطة جنسی مطمئن چیست؟
هیچ کدام از طرفین رابطه، آلوده به ویروس HIV نباشند،
فقط و فقط با همدیگر رابطة جنسی داشته باشند
از مواد مخدر تزریقی استفاده نکنند.
رابطة جنسی مطمئنتر همچنین زمانی است که وقتی نمیدانید که آیا شریک جنسی شما به این ویروس آلوده است یا خیر و زمانی که نمیدانید که آیا شریک جنسی شما با شخص دیگری نیز چنین رابطهای دارد یا خیر، از کاندوم استفاده کنید (شما یا شریک جنسی شما)
در هر زمانیکه رابطة جنسی دارید از کاندوم مردانه استفاده کنید. اگر طرف مرد حاضر به استفاده از کاندوم مردانه نیست، میشود از کاندوم زنانه استفاده نمود. هر چند که کاندوم زنانه به اندازه نوع مردانه محافظت ایجاد نمیکند ولی به هر حال از استفاده نکردن از آن بهتر است. هیچگاه اجازه ندهید که خون، منی، ادرار، ترشحات واژن یا مدفوع شخص دیگری به دهان، واژن یا مقعد شما وارد شود.
روش صحیح استفاده از کاندوم چیست؟
برای انجام رابطة جنسی اگر میخواهید از چرب کننده استفاده کنید برای آنکه این مواد اثر محافظتی کاندوم را کم نکنند و یا حتی آنرا از بین نبرند، باید از مواد با پایة آبی مانند ژلهای مناسب (مانند( KY استفاده نمایید. استفاده از چرب کنندههای با پایة روغنی مانند وازلین، روغن بچه یا لوسیونها میتواند مواد کاندوم را حل کرده و اثر آنرا از بین ببرد.
اگر جواب آزمایش HIV مثبت بود چه باید کرد؟
فراموش نکنید که به محض آگاهی از ابتلا به ایدز میبایستی شریک جنسی خود را آگاه کنید تا او نیز در اسرع وقت آزمایش شود چرا که احتمال ابتلای او نیز وجود دارد.
منابع :
ايدز ، ويروس هزار چهره www.iranmania.com
ایدز چیست؟ www.behdashtrazan.blogfa.com
درباره « ايـدز »چه ميدانيد؟ www.tafrihi.com