آناتومی عصب رادیال
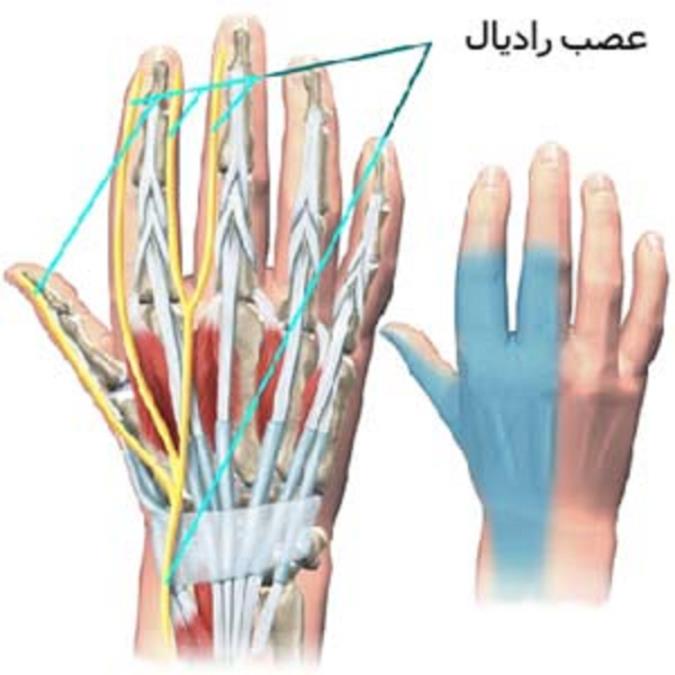
عصب رادیال از به هم پیوستن شاخه هایی از هر سه تنه شبکه بازویی تشکیل میشود. این عصب در ناحیه بازو شاخه هایی به عضله سه سر میدهد و سپس چسبیده به سطح پشتی استخوان بازو به پایین میاید.سپس دور زده و به سطح خارجی استخوان بازو و آرنج میرسد و سپس به پشت ساعد رفته و به عضلات اکستانسور یا بازکننده مچ دست و انگشتان عصب میدهد.
این عصب سپس در پشت مچ دست به شاخه های متعدد تقسیم شده و تمام سطح پشت دست و انگشتان دست را حس میدهد.
.png)
عصب رادیال در کجا قرار دارد؟
عصب رادیال (Radial nerve) در بازو قرار دارد و به کنترل حرکات ماهیچه سه سر بازو، کشیدگی مچ دست و انگشتان و احساس در بخشی از دست کمک میکند. آسیب عصب رادیال منجر به درد، ضعف، از دست رفتن عملکرد صحیح مچ دست، دست و انگشتان میشود. معمولاً به این حالت فلج عصب رادیال گفته میشود.آسیب عصب رادیال یا افتادگی مچ دست چیست؟
آسیب عصب رادیال به آسیب عصبی در قسمت بالایی بازو اشاره دارد. این عصب ماهیچه سه سر بازو را کنترل میکند. همچنین کمک میکند تا مچ دست و انگشتان دست کشیده شوند. احساس در بخشی از دست هم به دلیل حضور عصب رادیال ایجاد میشود. عصب رادیال نزدیک استخوان بازو فوقانی بوده و به همین دلیل بسیار در معرض آسیب قرار دارد. احتمال آسیب زمانی بیشتر میشود که استخوان دچار شکستگی شود..png)
آسیب عصبی درجات مختلفی دارد:
* نوروپراکسی (Neurapraxia): اولین درجه آسیب که از نظر شدت کمترین مقدار است
* آکسونوتمزیس (Axonotmesis): دومین، سومین و یا چهارمین درجه آسیب
* نوروتمزیس (Neurotmesis): آسیب درجه پنجم که از نظر شدت بیشترین مقدار آسیب است
* آسیب به عصب رادیال میتواند منجر به فلج عصب رادیال شود.
علائم آسیب عصب رادیال
علائم آسیب عصب رادیال که میتواند منجر به فلج عصب رادیال شود، عبارتند از:* درد
* ضعف در مچ دست، دستها و انگشتان
* از دست دادن عملکرد درست مچ دست، دستها و انگشتان
عصب رادیال از ساعد به پایین فقط حسی است و در بالاتر از آن هم شاخه های حسی و هم حرکتی دارد. پس آسیب به این عصب میتواند هم ایجاد اختلال حسی و هم حرکتی کند.
در صورتیکه آسیب کامل باشد حس پوستی در قسمتی از اندام بطور کامل از بین رفته و حرکات عضلات مربوطه هم فلج میشوند و اگر آسیب عصب نسبی باشد کاهش حس و ضعیف شدن عضلات بوجود میاید.
علائم آسیب های عصب رادیال بسته به محلی که در آن عصب آسیب دیده متفاوت است. هر چه محل آسیب بالاتر بوده و به ریشه اندام نزدیک تر باشد بافت های بیشتر متاثر میشوند.
در مواردی که محل آسیب عصب رادیال ناحیه مچ دست باشد مهمترین علائم آن کاهش یا از بین رفتن حس پشت دست و انگشتان دست در طرف خارجی دست.
در مواردی که محل آسیب عصب رادیال، بازو و آرنج و یا بالای ساعد باشد بجز علائم ذکر شده به علت فلج شدن عضلات باز کننده یا اکستانسور مچ دست و انگشتان دست، بیمار نمیتواند مچ و انگشتان دست را به پشت بالا بیاورد و مچ دستش آویزان به پایین است. به این حالت Wrist drop میگویند.
.png)
علت آسیبهای عصب رادیال چیست؟
رایجترین علت آسیب عصب رادیال شکستگی استخوان بازو یا هومروس است که از آرنج تا شانه ادامه دارد. همچنین احتمال آسیب دیدن این عصب در طی عمل جراحی روی بازو و یا اصابت گلوله به بازو وجود دارد.دیگر دلایل آسیب عصب رادیال عبارتند از:
* ضربه مستقیم، به خصوص در هنگام تصادف رانندگی و یا حوادث ورزشی* آسیبهای ناشی از اشیا نوک تیز مانند چاقوها یا شیشه
* آسیبهای ناشی از فشار بیش از حد، مانند استفاده از چوب زیر به بغل به شیوه نامناسب
* آسیبهای ناشی از حوادث
* خوابیدن روی بازوی دست
وابسته به سطح آسیب، ممکن است فرد، پارگی کامل عصب رادیال را تجربه کند. این وضعیت می تواند باعث علائمی شود که مشابه آسیب های خفیف تر است.
پارگی عصب معمولا نیازمند ترمیم به وسیله جراحی است.
فعالیت های به خصوص، زمانی که تکرار شوند، می توانند منجر به آسیب عصب رادیال شوند.
حرکاتی که شامل حرکت های گرفتنی و نوسانی هستند، مانند ضربه زدن با چکش، می توانند منجر به آسیب عصب طی زمان شوند.
زمانی که عصب رادیال، روی استخوان های مچ و ساق، عقب و جلو می رود، احتمال گیر کردن، فشرده شدن یا کشیدگی عصب وجود دارد.
مسمومیت با سرب می تواند منجر به آسیب عصبی طولانی مدت نیز شود. در طول زمان، سرب می تواند باعث آسیب به سیستم عصبی شود.
عارضه های خاصی که کل بدن را تحت تاثیر قرار می دهد، ممکن است به یک عصب آسیب برساند.
بیماری کلیوی و دیابت ممکن است باعث التهاب، احتباس مایع و سایر علائمی شود که به نوبه خود می تواند منجر به فشردگی عصب شود. این امر می تواند عصب رادیال یا سایر عصب های بدن را درگیر کند.

تست و تشخیص آسیب عصب رادیال
برای تشخیص آسیب عصب رادیال، پزشک معاینه بدنی انجام خواهد داد. برای این کار مفاصل بازوی فوقانی را حرکت داده و از بیمار در مورد احساس درد، کشیدگی و سوزن سوزن شدن سوالاتی خواهد پرسید.در برخی از موارد، پزشک برای تشخیص محل دقیق و شدت آسیب اقدامات دیگری را هم انجام خواهد داد، این موارد شامل:
تست تشخیصی الکترود
آسیب عصب منجر به کاهش و یا توقف جریان انتقال الکتریکی در بدن میشود. اندازهگیری سرعت و درجه این سیگنالها در عصب به تشخیص کمک میکند.دو نوع از این تستها ممکن است استفاده شود:
* الکترومیوگرافی (electromyography)
ممکن است پزشک، دستور الکترومایوگرافی (EMG) و تست های هدایت عصبی را نیز بدهد. EMG، فعالیت الکتریکی در ماهیچه را اندازه گیری می کند.
تست هدایت عصبی، سرعت انتقال ایمپالس ها در طول عصب ها را اندازه گیری می کند. این تست ها می تواند به تعیین وجود مشکل در عصب یا ماهیچه کمک کند.
این تست ها همچنین آسیب دیدگی عصب رادیال را نشان می دهد.
* بررسی انتقال و رسانش عصب (nerve conduction study)
در موارد بسیار نادر، ممکن است پزشک درخواست بایوپسی عصبی دهد. این کار شامل نمونه گیری کوچک از عصب و بررسی آن برای تعیین علت آسیب است.
تستهای تصویربرداری
روشهای تصویر برداری پزشکی که برای تشخیص آسیب عصب به کار گرفته میشوند، شامل رادیولوژی اشعه ایکس، ام آر آی، سونوگرافی بوده و کمک میکنند تا مکان و شدت آسیب عصب به درستی شناسایی شود.چگونه میتوان از آسیب عصب رادیال پیشگیری کرد؟
با پرهیز از وارد کردن فشار زیاد در طولانی مدت روی بازوی فوقانی میتوان از بسیاری از آسیبهای عصب رادیال جلوگیری کرد. از انجام فعالیتهایی که منجر به آسیب عصب میشوند به شدت جلوگیری کنید، حرکات تکرار شونده و پرهیز از ماندن در حالتهایی که عضلات در هنگام نشستن یا خوابیدن در حالت گرفته باقی بمانند هم از جمله وضعیتهایی هستند که باید از آنها پرهیز کرد.اگر به واسطه شغل خود مجبور به انجام حرکات تکرار شونده هستید، بین انجام کارهای خود در فواصل زمانی مختلف استراحت کنید.
.png)
درمان آسیب عصب رادیال
درمان این مشکل به علت و شدت آسیب بستگی دارد:یک نوروپراکسی خفیف معمولاً خود به خود برطرف میشود. حس دست و عملکرد آن بعد از گذشت چند ساعت و یا چند هفته در بیشتر اوقات به حالت اولیه خود باز خواهد گشت. این آسیب خفیف معمولاً به علت خوابیدن روی بازو رخ میدهد.
برای آسیبهایی با درجه متوسط پزشک از بیمار میخواهد که استراحت کرده و تا جایی که امکان دارد از بازوی خود استفاده نکند.
اگر بیمار درد زیادی داشته باشد و یا اینکه آسیب عصب رادیال منجر به تورم شده باشد، داروهای غیر استروئیدی ضد التهابی مانند ایبوپروفن تا حد زیادی کمک کننده خواهند بود.
فلج عصب رادیال بعد از شکستگی استخوان بسیار رایج است. بالای ۹۵ درصد افراد بدون نیاز به جراحی به صورت کامل بهبود پیدا میکنند. گاهی پزشک از بیمار میخواهد که برای ثابت نگه داشتن دست و بازو از ابزارهای نگه دارنده استفاده کند.
اگر شدت شکستگی بازو زیاد باشد، و یا اگر وضعیت با استراحت و دیگر اقدامات بهتر نشود، جراحی در دستور کار قرار خواهد گرفت.
دیگر درمانهای اولیه برای آسیب عصب رادیال عبارتند از:
* داروهای ضد تشنج یا داروهای ضد افسردگی تری سیالیک که برای درمان درد تجویز میشوند.* تزریق استروئید
* پمادهای بیحس کننده
* اتل بندی
* فیزیوتراپی برای حفظ و بیشتر کردن قدرت عضلات
* ماساژ
* طب سوزنی
برخی از بیماران روش تحریک الکتریکی عصب (transcutaneous electrical nerve stimulation) را انتخاب میکنند. در این روش درمانی چندین الکترود روی پوست در نزدیکی منطقه آسیب دیده قرار داده شده و این الکترود ها جریان الکتریکی ضعیفی در سرعتهای مختلف به عصب وارد میکنند.
الکترودها یک جریان الکتریکی خفیف را با سرعت های مختلف، منتقل می کنند.
فیزیوتراپی برای ایجاد و حفظ استحکام عضلانی می تواند به بهبود عملکرد عصبی کمک کند. درمان ماساژی، گزینه دیگری است.
ماساژ می تواند بافت اسکار را تجزیه کند و پاسخ دهی عصب رادیال را بیشتر کند.
داروهای مسکن یا ضد التهابی می تواند به کاهش درد آسیب عصب رادیال کمک کند. تزریق کورتیزون به ناحیه درگیر می تواند درد را کاهش دهد.
کرم ها یا پچ های بی حسی نیز می تواند برای کاهش درد به کار رود، در حالی که همچنان اجازه حرکت را فراهم می کند.
استفاده از آتل برای ثابت نگه داشتن عصب نیز رایج است. این روش، مناسب ترین راه به نظر نمی رسد اما از آسیب دوباره عصب در حین ترمیم، پیشگیری می کند.
روش های درمانی دیگر مثل طب سوزنی و اصلاح ستون فقرات نیز یکی از گزینه ها است.
روشهای درمانی پیشنهادی پزشک عبارتند از:
اصلاح عصب
در این روش درمانی عصب آسیب دیده اصلاح میشود. در برخی از موارد، پزشک قادر خواهد بود که عصب آسیب دیده را دوباره به هم متصل کرده و در نهایت ترمیم کند.اگر آسیب عصبی بسیار شدید باشد، پیوند عصب انجام میشود. در این روشها عصب از دیگر نقاط بدن برای ترمیم عصب آسیب دیده برداشته خواهد شد.
.png)
پیوند تاندون
در این روش درمانی تاندونی که عملکرد خاصی ندارد، برداشته شده و به جای آن تاندون فعالی از جای دیگری از بدن پیوند زده میشود. این روش درمانی برای درمان آسیب عصب بسیار رایج است. برای اجرای این جراحی بیمار به بیهوشی عمومی و یا موضعی نیاز دارد.بعد از جراحی بیمار باید به مدت یک یا دو ماه از اتل یا گچ استفاده کند تا تاندونها به خوبی بهبود پیدا کنند. همچنین برای بهبودی بهتر باید فیزیوتراپی هم انجام شود. برای اینکه مشخص شود که آیا جراحی موفقیت آمیز بوده است یا خیر، گاهی بیشتر از یکسال باید زمان سپری شود.
پیوند عضله
اگر آسیب عصب بسیار شدید بوده و پزشک قادر به ترمیم عصب نباشد، یک ماهیچه فعال باید به جای آن پیوند زده شود. این روش درمانی بسیار جدید بوده و در آن یک ماهیچه از نقطهی دیگری از بدن به جای ماهیچهی غیر فعال جایگذاری میشود.مدت زمان ترمیم عصب رادیال
مدت زمان ترمیم عصب رادیال آسیب دیده به شدت و علت آسیب بستگی دارد. در بیشتر موارد، فرد به صورت کامل درمان میشود. در صورت اجرای روشهای درمانی اولیه در بسیاری از موارد عصب رادیال آسیب دیده تا ۱۲ هفته بهبود خواهد یافت.اگر آسیب عصب رادیال نتیجه یک مشکل زمینهای مانند دیابت و یا سو مصرف الکل باشد در این مورد و برای کنترل علایم و نشانههای بیماری حتماً با پزشک خود مشورت کنید. افراد جوانتر و افرادی که آسیبهای عصبی بیشتری دیدهاند با سرعت بیشتری بهبود پیدا میکنند. اگر نیاز به جراحی باشد، بهبودی کامل بین ۶ تا ۸ ماه طول خواهد کشید.
منبع: سایت دکتردکتر
سایت ایران ارتوپد
سایت کلینیک یادمان
















