

بررسي سرطان روده بزرگ با رويكرد به درمانهاي نوين و عوارض آن
نويسنده:رضا اخوان
منبع: روزنامه قدس
منبع: روزنامه قدس
در اين بيماري، سلولهاي سرطاني در داخل بافت روده شروع به تكثير مي كنند. اگر چه اين سرطان ازجمله رايجترين سرطانهاي بشر به شمار مي آيد، اما به دليل بهبود روشهاي غربالگري و تشخيصي، تعداد موارد جديد اين بيماري و مرگ ناشي از آن به طور قابل ملاحظه اي كاهش يافته است . درمانهاي ديگري در فرم تجربيات و درمانهاي جديد باليني به كار مي روند كه عبارتند از:
درمان بيولوژيكي : درمان بيولوژيك نوعي درمان است كه در آن توانائي تحريك سيستم ايمني بدن در مقابله با سرطان به عنوان درمان به كار مي رود. موادي كه توسط بدن و يا در آزمايشگاه ساخته شده اند، براي تقويت و يا ذخيره نمودن دفاع طبيعي بدن در مقابله با بيماريها به كار مي روند.
درمان مرحله صفر ممكن است شامل انواع جراحيهاي زير باشد.
* جراحي محلي محدود (جراحي سرطان بدون باز كردن شكم) و يا پوليپكتومي (برداشتن پوليپ) رزكسيون آناستوموز (نوعي جراحي كه توسط آن سرطان برداشته شده و دو انتهاي روده بزرگ به هم دوخته مي شود) اين عمل در زماني انجام مي شود كه توده سرطاني حجيم باشد و امكان جراحي محلي محدود وجود نداشته باشد.
مرحله يك سرطان روده بزرگ:
درمان مرحله يك سرطان روده بزرگ معمولاً شامل موارد زير مي شود:
* رزكسيون/ آناستوموز (نوعي جراحي كه توسط آن سرطان برداشته شده و دو انتهاي روده بزرگ به هم دوخته مي شود.)
مرحله دو سرطان روده بزرگ:
درمان مرحله دوم كانسر روده بزرگ شامل موارد زير مي شود:
* زركسيون / آناستوموز
* درمانهاي جديد تجربي باليني شامل شيمي درماني، پرتو درماني و درمانهاي بيولوژيك بعد از جراحي
مرحله سه سرطان روده بزرگ:
درمان مرحله سوم روده بزرگ شامل موارد زير مي شود:
* رزكسيون / آناستوموز با شيمي درماني يا بدون آن
* درمانهاي جديد تجربي باليني
مرحله چهار سرطان روده بزرگ:
درمان مرحله چهارم روده بزرگ شامل موارد زير مي شود؛
* رزكسيون / آناستوموز
* جراحي شامل برداشتن قسمتي از اعضاي ديگر بدن مانند كبد، ريه و تخمدانها در صورتي كه سرطان گسترش پيدا كرده باشد.
* پرتو درماني ممكن است در بعضي بيماران به عنوان درمان تسكيني مورد استفاده قرار گيرد (علايم بيماري را تخفيف دهد).
درمان انتخابي براي سرطان عود كرده روده بزرگ
درمان سرطان عود كرده روده بزرگ به محل برگشت (عود) و همچنين وضعيت سلامتي عمومي بيمار بستگي دارد. درمان سرطان عود كرده ممكن است شامل موارد زير باشد:
* جراحي و برداشتن سرطان در كبد، ريه و يا تخمدان در صورت گسترش به اين نواحي.
* عمل جراحي و برداشتن سرطان روده بزرگ، در صورتي كه محل عود روده بزرگ باشد.
* شيمي درماني به عنوان درمان تسكيني (براي برطرف كردن و تخفيف علايم).
درمانهاي جديد تجربي باليني با استفاده از درمانهاي بيولوژيك و يا شيمي درماني
سن: اغلب افراد مبتلا به اين بيماري بيش از 50 سال دارند، اما اين بيماري در هر سني اتفاق مي افتد.
رژيم غذايي: بين اين بيماري و رژيم غذايي پر از چربي و پر انرژي و كم فيبر، رابطه مستقيم وجود دارد.
پوليپ ها: اين بيماري به صورت رشد توده هاي خوش خيم در جدار روده تعريف مي شود كه معمولاً بعد از 5 سالگي شايع است. به نظر مي رسد در اين ساختار شانس ابتلا به سرطان روده بزرگ را افزايش مي دهد.
تاريخچه شخصي: كساني كه قبلاً سرطانهاي روده بزرگ داشته اند يا خانمهايي كه به سرطان تخمدان، رحم، يا پستان مبتلا بوده اند، شانس بيشتري براي ابتلا به اين بيماري دارند. در حال حاضر در بعضي از موارد اين سرطان، ژنهاي مسؤول شناسايي شده اند. بنابراين قبل از بروز سرطان، چنين افرادي را از نظر حامل ژن بودن مورد بررسي قرار مي دهند.
كوليت اولسروز: در اين بيماري پوشش جداره روده بزرگ دچار التهاب مي شود. افراد مبتلا به اين بيماري شانس بيشتري براي ابتلا دارند.
- وجود هرگونه تغيير در عادتهاي دفعي روده نظير اسهال، يبوست يا كاهش قطر مدفوع كه بيش از يك روز طول بكشد.
- خونريزي از راست روده يا وجود خون در مدفوع
- دردهاي قولنجي معده
- استفراغ
- ضعف و خستگي
- يرقان و زردي پوست يا صلبيه (سفيدي چشم)
در بعضي از موارد ممكن است فرد مبتلا به سرطان بوده، اما هيچ گونه علامتي نداشته باشد. بنابراين غربالگري در افراد پر خطر مثل افراد بالاي 50 سال ضروري است.
از جمله روشهاي تشخيصي كه براي غربالگري اين سرطان مورد استفاده قرار مي گيرد، مي توان به آزمايشهاي ذيل اشاره نمود.
معاينه راست روده: در اين معاينه پزشك با انگشت خود راست روده را معاينه مي كند تا وجود هر گونه مورد را بررسي كرده و در صورت وجود مواد در داخل راست روده آنها را از نظر آغشته بودن با خون مورد بررسي قرار دهد.
پروكتوسكوپي: در اين روش از طريق دستگاههاي خاصي به صورت مستقيم داخل راست روده و قسمتهاي تحتاني روده بزرگ مورد مشاهده قرار مي گيرد. از طريق اين روش نيمي از سرطانها قابل تشخيص هستند. در اين روش ممكن است بيمار احساس فشار كند، اما دردي را احساس نخواهد كرد
كولونوسكوپي: از طريق اين روش نيز با ابزارهاي خاصي، مشاهده كلي روده بزرگ و راست روده ممكن مي شود. در اين حالت نيز فرد دردي را احساس نخواهد كرد.
در صورت وجود هرگونه توده در طول اين قسمتها نياز است بخش از توده برداشته شود تا در زير ميكروسكوپ از نظر وجود بافت يا سلولهاي سرطاني مورد بررسي قرار گيرد. اين عمل را بيوپسي مي نامند. پيش آگهي و درمان سرطان روده، به مرحله بيماري ( بدين معنا كه سلولهاي سرطاني فقط بافت پوششي روده را يا تمامي جدار آن را درگير كرده اند) و شرايط به سلامتي عمومي فرد بيمار بستگي دارد. بعد از درمان به منظور اندازه گيري نوعي آنتي ژن آزمايش خون و عكسبرداري انجام مي گيرد تا مشخص شود آيا سرطان عود كرده است يا خير.
جراحي: جراحي شايعترين روش درماني در تمامي مراحل سرطان به شمار مي آيد.
اين روش به طرق مختلف انجام شده و براساس نظر پزشك و مرحله سرطان، روشهاي جراحي متفاوت مي باشد.
عوارض جانبي جراحي: عوارض جانبي جراحي به محل تومور و نوع جراحي بستگي دارد. معمولاً در چند روز اول بعد از جراحي بيمار احساس ناراحتي دارد، ولي معمولا درد با دارو قابل كنترل مي باشد. مدت زمان بهبود بعد از عمل جراحي از يك بيمار به بيمار ديگر متفاوت است.
پرتو درماني: در اين روش از اشعه X با انرژي بالا براي كشتن سلولهاي سرطاني و كوچك نمودن اندازه تومور استفاده مي شود. توليد اشعه مي تواند خارج از بدن و به وسيله ماشينهاي خاص يا در داخل بدن و از طريق موادي كه توليد كننده اشعه هستند، صورت گيرد. پرتو درماني به تنهايي يا همراه با جراحي و شيمي درماني انجام مي شود.
عوارض: شايعترين عوارض جانبي پرتو درماني شامل خستگي واكنش پوستي در محل برخورد اشعه با پوست و كاهش اشتها مي باشد به علاوه ممكن است اين روش به كاهش گلبولهاي سفيد خوني كه از بدن در برابر عفونتها محافظت مي كنند منجر شود. بعضي از اين عوارض قابل كنترل و قابل درمان هستند و در بسياري از موارد اين عوارض دايمي نمي باشند.
شيمي درماني: در اين روش از داروها به منظور كشتن سلولهاي سرطاني استفاده مي شود. اغلب داروهاي ضد سرطاني به صورت تزريق داخلي در بدن يا داخل عضلات مورد استفاده قرار مي گيرند. اما بعضي ديگر نيز به روش خوراكي قابل مصرف هستند. شيمي درماني يك روش درماني سيستميك به شمار مي آيد. بدين معنا كه دارو از طريق جريان خون به هر قسمتي از بدن مي رود تا سلولهاي سرطاني را بكشد. در اين روش داروها به صورت دوره اي تجويز مي شوند. يعني دوره درماني با يك دوره استراحت ادامه مي يابد و بعد از آن از نو دوره درماني شروع مي شود. چنانچه سلولهاي سرطاني كبد را درگير كرده باشند، مي توان دارو را مستقيماً به شريانهاي تغذيه كننده كبد تزريق نمود
بعد از آنكه جراح تمامي سلولها و بافت سرطاني را از طريق جراحي برداشت، يك دوره شيمي درماني نيز داده مي شود تا سلولهاي سرطاني باقي مانده نيز در صورت وجود از بين بروند.
عوارض جانبي شيمي درماني: داروهاي شيمي درماني معمولاً سلولهاي با سرعت تكثير بالا را مورد هدف قرار مي دهند. از آنجا كه در بدن علاوه بر سلولهاي سرطاني بافتهايي نظير سلولهاي خوني، بافت پوششي سيستم گوارشي و سلولهاي فوليكول مو نيز از سرعت تكثير بالايي برخوردار هستند، بنابراين ممكن است اين بافتها نيز مورد هدف داروهاي شيمي درماني قرار بگيرد. در نتيجه ممكن است عوارض جانبي شامل: عفونتها، خستگي، ريزش موي موقتي، زخمهاي دهاني و يا ساير علايم ظاهر شود. از جمله مهمترين عوارض جانبي داروهاي شيمي درماني كاهش كلي سلولهاي خوني مي باشد. از آنجا كه داروهاي شيمي درماني مغز استخوان را بشدت تحت تأثير قرار مي دهند، ممكن است كم خوني (به صورت كاهش انرژي انجام كارها)، كاهش پلاكتهاي خوني (به صورت خونريزي) يا كاهش گلبولهاي سفيد ( به صورت افزايش استعداد ابتلا به عفونتها) ايجاد شود.
معمولاً همه كساني كه از اين روش درماني استفاده مي كنند به تمامي اين علايم مبتلا نمي شوند. به علاوه طي دوره استراحت و بعد از قطع درمان تمامي اين علايم برطرف مي شوند.
درمانهاي بيولوژيكي: در اين روش، بدن به تنهايي در برابر سرطانها مقابله مي كند و از موادي استفاده مي شود كه توسط بدن يا اينكه در آزمايشگاهها ساخته مي شوند تا مكانيسمهاي طبيعي دفاعي بدن در برابر بيماريها جهت دهي، تقويت و حفظ شوند. نام ديگر اين روش ايمني درماني است.
درمان زماني جواب مي دهد كه سرطان در همان مراحل اوليه شناسايي شود. بسياري از مردم از اينكه راههاي پيشگيري از اين بيماري جدي و تا چه حد ساده است، بي خبر مي باشند.
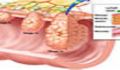
سرطان روده به رشد بي رويه سلولهاي بدخيم در داخل روده و يا مقعد اطلاق مي شود.
معمولا زنگ خطر از بزرگ شدن بواسير و يا رشد پليپ هايي در داخل روده، به صدا در مي آيد. بواسير معمولاً بدون اينكه هيچ گونه علامت خاصي داشته باشد به سرطان تبديل مي شود.
هر چند اين سرطان داراي نشانه هاي زيادي نيست، اما علايم زير بيانگر وجود سرطان در روده و يا ساير بيماريهاي خطرناك در روده و يا مقعد مي باشند:
يبوست و يا اسهال (براي يك مدت طولاني)
وجود خون در مدفوع
نفخ و درد شكم، احساس پر بودن شكم
احساس خستگي بيش از اندازه
احساس وجود گاز در معده به طور مكرر
خالي نشدن شكم به طور كامل در هنگام دفع مدفوع
خستگي دايمي
كاهش وزن بدون وجود هيچ دليلي
رشد بيماري معمولاً در 4 مرحله انجام مي شود:
مرحله يك: رشد پليپ هايي در ديواره روده
مرحله دو: سرايت سلولهاي سرطاني به ساير بافتهاي نزديك به روده (گسترش بيماري)
مرحله سه: سرايت به گره هاي لنفاوي دور روده
مرحله چهار: سرايت به ساير قسمتهاي بدن
در حالي كه دليل قطعي سرطان روده شناخته نشده است، اما اعتقاد بر اين است كه وراثت و محيط زيست از فاكتورهاي مهم ابتلا به اين بيماري مي باشد. اين سرطان هم در مردان و هم در زنان ديده شده و تمام افراد بالاي 50 سال به نوعي در معرض ابتلا به ان قرار دارند. كساني كه يكي از افراد خانواده شان داراي بيماريهاي روده اي و يا تورم مخاط روده بزرگ بوده است داراي ريسك بيشتري براي ابتلا مي باشند.
اميد به درمان در مرحله اوليه بسيار بالاست، اما در مراحل بعدي درصد بهبودي تا حد بسيار زيادي كاهش پيدا مي كند.
هر فرد 50 ساله و بالاي آن بايد حتماً آزمايش مدفوع بدهد و هر 5 سال يك بار نيز سيگمو ايداسكوپي شود. در اين آزمايش از يك تيوپ نازك كه داراي چراغي در نوك آن مي باشد براي امتحان لايه هاي داخلي راست روده و قسمتهاي انتهايي روده كه معمولاً بيشترين درصد سلولهاي سرطاني و پليپ ها در آن جا رشد مي كنند، استفاده مي شود. آزمايش به هيچ وجه دردناك نبوده و در مطب پزشك هم مي توان آن را انجام داد. در هر حال تمامي آزمايشها بايد تحت نظر پزشك انجام شود .
هر 5 تا 10 سال نيز بايد از طريق اشعه Xاز روده ها عكسبرداري شود. در اين روش ابتدا از طريق داروهاي خاصي مثل تنقيه انجام شده تا هوا وارد روده ها شود و سپس عكسبرداري انجام مي شود. اين عكسها مي توانند تمام مشكلات احتمالي موجود در روده ها را نشان دهند. اين آزمايش معمولاً در مطب پزشك انجام شده و به بيهوشي نيازي ندارد .
عكسبرداري از روده معمولاً تنها درموارد پر خطر تجويز مي شود. اين تست تمام قسمتهاي روده را به پزشك نشان داده و درصورت لزوم، امكان نمونه برداري از پليپ هاي مشكوك را نيز فراهم مي آورد. اين آزمايش معمولاً در بيمارستان انجام مي شود و براي اينكه بيمار احساس ناراحتي نكند ملزم به خوردن داروهاي مسكن است.
يك روش تقريباً جديد براي تشخيص سرطان وجود دارد كه بسيار سريعتر و كم دردتر از عكسبرداري و استفاده از اشعه Xو تنقيه مي باشد. اين روش CTگلوگرافي نام دارد. در اين حالت براي 2 دقيقه به داخل روده ها هوا تزريق مي شود و عكسهاي گرفته شده چيزي در حدود 10 دقيقه بعد آماده مي شوند. كل آزمايش نيز بيش از دو دقيقه به طول نمي انجامد. در اين تست از يك فرستنده مار پيچ CTبه همراه يك نرم افزار ويژه استفاده مي شود. اختراع اين دستگاه يك پيشرفت قابل توجه در خصوص شناسايي سرطان روده به شمار مي رود.
اغلب پليپ ها را مي توان به راحتي خارج نمود وبه جراحي نيازي نيست. در مراحل اوليه رشد سرطان، آن قسمت از روده كه سرطاني شده را مي توان از طريق جراحي از بدن خارج كرد. زماني كه سرطان در داخل شكم و انتهاي روده قرار داشته باشد، عمل كلستومي انجام مي شود. در اين عمل يك شكاف در محل وجود سرطان ايجاد مي شود و سپس آن را از بدن بيرون مي آورند. بيمار ممكن است در موارد حادتر به شيمي درماني، پرتو درماني و يا جراحي نياز پيدا كند.
تحقيقات نشان مي دهد افرادي كه داراي اضافه وزن هستند و نسبت به ديگران كم تحرك تر مي باشند در معرض خطر بالاتري در ابتلا به اين بيماري قرار دارند. اثبات شده كه پايين آوردن وزن و ورزش كردن ريسك ابتلا به بيماري را به نصف كاهش مي دهد.
رژيم غذايي پر چرب ميزان جريان زرداب صفرا به روده را افزايش مي دهد، همان طور كه مي دانيد اين اسيد در بدن براي هضم غذا استفاده مي شود. محققان به اين نتيجه دست پيدا كرده اند كه ميزان بيش از حد اين اسيد، سلولهاي سرطاني را به فعاليت وامي دارد و در نهايت ريسك رشد ابتلا به سرطان را افزايش مي دهد. دانشمندان پيشنهاد مي كنند سعي كنيد روزانه بيش از 30 درصد كالري مصرفي خود را از چربيها نگيريد.
استفاده از رژيم غذايي كه سرشار از مواد فيبردار باشد مي تواند سلاح مناسبي در مقابل سرطان روده باشد. فيبر قسمتي از مواد غذايي است كه حين فرايند هضم تجزيه نمي شود و به راحتي از دستگاههاي گوارشي عبور مي كند. فيبرها آبي كه در حين عمليات گوارش آزاد مي شود را جذب مي كنند. اين كار باعث مي شود سوخت و ساز بدن روند هماهنگ تري پيدا كند. هر چه غذا مدت زمان كمتري در بدن باقي بماند، مواد زيان آور مدت زمان كمتري پيدا مي كنند تا بتوانند به بدن آسيب برسانند. اين مواد زيان آور به كمك فيبرها خيلي سريعتر دفع مي شوند. بهترين منبع فيبر حبوبات، غلات، انواع سبزيها و ميوه ها مي باشد.
درمان بيولوژيكي : درمان بيولوژيك نوعي درمان است كه در آن توانائي تحريك سيستم ايمني بدن در مقابله با سرطان به عنوان درمان به كار مي رود. موادي كه توسط بدن و يا در آزمايشگاه ساخته شده اند، براي تقويت و يا ذخيره نمودن دفاع طبيعي بدن در مقابله با بيماريها به كار مي روند.
درمان بر اساس مراحل سرطان
مرحله صفر سرطان روده بزرگ:درمان مرحله صفر ممكن است شامل انواع جراحيهاي زير باشد.
* جراحي محلي محدود (جراحي سرطان بدون باز كردن شكم) و يا پوليپكتومي (برداشتن پوليپ) رزكسيون آناستوموز (نوعي جراحي كه توسط آن سرطان برداشته شده و دو انتهاي روده بزرگ به هم دوخته مي شود) اين عمل در زماني انجام مي شود كه توده سرطاني حجيم باشد و امكان جراحي محلي محدود وجود نداشته باشد.
مرحله يك سرطان روده بزرگ:
درمان مرحله يك سرطان روده بزرگ معمولاً شامل موارد زير مي شود:
* رزكسيون/ آناستوموز (نوعي جراحي كه توسط آن سرطان برداشته شده و دو انتهاي روده بزرگ به هم دوخته مي شود.)
مرحله دو سرطان روده بزرگ:
درمان مرحله دوم كانسر روده بزرگ شامل موارد زير مي شود:
* زركسيون / آناستوموز
* درمانهاي جديد تجربي باليني شامل شيمي درماني، پرتو درماني و درمانهاي بيولوژيك بعد از جراحي
مرحله سه سرطان روده بزرگ:
درمان مرحله سوم روده بزرگ شامل موارد زير مي شود:
* رزكسيون / آناستوموز با شيمي درماني يا بدون آن
* درمانهاي جديد تجربي باليني
مرحله چهار سرطان روده بزرگ:
درمان مرحله چهارم روده بزرگ شامل موارد زير مي شود؛
* رزكسيون / آناستوموز
* جراحي شامل برداشتن قسمتي از اعضاي ديگر بدن مانند كبد، ريه و تخمدانها در صورتي كه سرطان گسترش پيدا كرده باشد.
شيمي درماني
* درمانهاي جديد تجربي باليني با استفاده از شيمي درماني و يا درمانهاي بيولوژيك* پرتو درماني ممكن است در بعضي بيماران به عنوان درمان تسكيني مورد استفاده قرار گيرد (علايم بيماري را تخفيف دهد).
درمان انتخابي براي سرطان عود كرده روده بزرگ
درمان سرطان عود كرده روده بزرگ به محل برگشت (عود) و همچنين وضعيت سلامتي عمومي بيمار بستگي دارد. درمان سرطان عود كرده ممكن است شامل موارد زير باشد:
* جراحي و برداشتن سرطان در كبد، ريه و يا تخمدان در صورت گسترش به اين نواحي.
* عمل جراحي و برداشتن سرطان روده بزرگ، در صورتي كه محل عود روده بزرگ باشد.
* شيمي درماني به عنوان درمان تسكيني (براي برطرف كردن و تخفيف علايم).
درمانهاي جديد تجربي باليني با استفاده از درمانهاي بيولوژيك و يا شيمي درماني
عوامل خطر
عوامل زير ممكن است شانس ابتلا به سرطان روده بزرگ را در فرد افزايش دهد.سن: اغلب افراد مبتلا به اين بيماري بيش از 50 سال دارند، اما اين بيماري در هر سني اتفاق مي افتد.
رژيم غذايي: بين اين بيماري و رژيم غذايي پر از چربي و پر انرژي و كم فيبر، رابطه مستقيم وجود دارد.
پوليپ ها: اين بيماري به صورت رشد توده هاي خوش خيم در جدار روده تعريف مي شود كه معمولاً بعد از 5 سالگي شايع است. به نظر مي رسد در اين ساختار شانس ابتلا به سرطان روده بزرگ را افزايش مي دهد.
تاريخچه شخصي: كساني كه قبلاً سرطانهاي روده بزرگ داشته اند يا خانمهايي كه به سرطان تخمدان، رحم، يا پستان مبتلا بوده اند، شانس بيشتري براي ابتلا به اين بيماري دارند. در حال حاضر در بعضي از موارد اين سرطان، ژنهاي مسؤول شناسايي شده اند. بنابراين قبل از بروز سرطان، چنين افرادي را از نظر حامل ژن بودن مورد بررسي قرار مي دهند.
كوليت اولسروز: در اين بيماري پوشش جداره روده بزرگ دچار التهاب مي شود. افراد مبتلا به اين بيماري شانس بيشتري براي ابتلا دارند.
علايم و نشانه ها
علايم اين بيماري ممكن است شبيه به ساير علايم نظير عفونتها، بواسير و بيماريهاي التهابي روده شبيه باشد. بنابراين مراجعه به پزشك به منظور ارزيابي بهتر، لازم و ضروري مي باشد. از آنجا كه در مراحل اوليه اين بيماري با موفقيت قابل درمان است، در صورت مشاهده هر كدام از علايم زير به پزشك مراجعه نماييد.- وجود هرگونه تغيير در عادتهاي دفعي روده نظير اسهال، يبوست يا كاهش قطر مدفوع كه بيش از يك روز طول بكشد.
- خونريزي از راست روده يا وجود خون در مدفوع
- دردهاي قولنجي معده
- استفراغ
- ضعف و خستگي
- يرقان و زردي پوست يا صلبيه (سفيدي چشم)
در بعضي از موارد ممكن است فرد مبتلا به سرطان بوده، اما هيچ گونه علامتي نداشته باشد. بنابراين غربالگري در افراد پر خطر مثل افراد بالاي 50 سال ضروري است.
غربالگري و تشخيص
استفاده از روشهاي غربالگري معمولي در بيماراني كه هرگونه فاكتور خطري داشته باشند يا اينكه علايم مذكور را داشته باشند توصيه مي شود.از جمله روشهاي تشخيصي كه براي غربالگري اين سرطان مورد استفاده قرار مي گيرد، مي توان به آزمايشهاي ذيل اشاره نمود.
معاينه راست روده: در اين معاينه پزشك با انگشت خود راست روده را معاينه مي كند تا وجود هر گونه مورد را بررسي كرده و در صورت وجود مواد در داخل راست روده آنها را از نظر آغشته بودن با خون مورد بررسي قرار دهد.
پروكتوسكوپي: در اين روش از طريق دستگاههاي خاصي به صورت مستقيم داخل راست روده و قسمتهاي تحتاني روده بزرگ مورد مشاهده قرار مي گيرد. از طريق اين روش نيمي از سرطانها قابل تشخيص هستند. در اين روش ممكن است بيمار احساس فشار كند، اما دردي را احساس نخواهد كرد
كولونوسكوپي: از طريق اين روش نيز با ابزارهاي خاصي، مشاهده كلي روده بزرگ و راست روده ممكن مي شود. در اين حالت نيز فرد دردي را احساس نخواهد كرد.
در صورت وجود هرگونه توده در طول اين قسمتها نياز است بخش از توده برداشته شود تا در زير ميكروسكوپ از نظر وجود بافت يا سلولهاي سرطاني مورد بررسي قرار گيرد. اين عمل را بيوپسي مي نامند. پيش آگهي و درمان سرطان روده، به مرحله بيماري ( بدين معنا كه سلولهاي سرطاني فقط بافت پوششي روده را يا تمامي جدار آن را درگير كرده اند) و شرايط به سلامتي عمومي فرد بيمار بستگي دارد. بعد از درمان به منظور اندازه گيري نوعي آنتي ژن آزمايش خون و عكسبرداري انجام مي گيرد تا مشخص شود آيا سرطان عود كرده است يا خير.
مراحل سرطان
عود سرطان به معناي برگشت دوباره آن بعد از درمان مي باشد. ممكن است عود دوباره در روده بزرگ يا ساير قسمتهاي بدن نظير كبد يا ريه رخ دهد. اگر عود به صورت درگيري تنها يك ناحيه از بدن باشد بايد جراحي انجام شود. اما در صورت درگيري بيش از يك ناحيه و انتشار سرطان در قسمتهاي مختلف بدن ممكن است از روشهاي ديگري نظير شيمي درماني يا راديوتراپي استفاده شود.روشهاي درماني
به طور كلي سه روش درماني براي درمان سرطان روده بزرگ وجود دارد كه شامل جراحي، پرتو درماني و شيمي درماني است. روش ديگر درماني نيز وجود دارد كه در آن از روشهاي بيولوژي براي درمان استفاده مي شود. البته استفاده از اين روشها در حد مطالعات باليني است.جراحي: جراحي شايعترين روش درماني در تمامي مراحل سرطان به شمار مي آيد.
اين روش به طرق مختلف انجام شده و براساس نظر پزشك و مرحله سرطان، روشهاي جراحي متفاوت مي باشد.
عوارض جانبي جراحي: عوارض جانبي جراحي به محل تومور و نوع جراحي بستگي دارد. معمولاً در چند روز اول بعد از جراحي بيمار احساس ناراحتي دارد، ولي معمولا درد با دارو قابل كنترل مي باشد. مدت زمان بهبود بعد از عمل جراحي از يك بيمار به بيمار ديگر متفاوت است.
پرتو درماني: در اين روش از اشعه X با انرژي بالا براي كشتن سلولهاي سرطاني و كوچك نمودن اندازه تومور استفاده مي شود. توليد اشعه مي تواند خارج از بدن و به وسيله ماشينهاي خاص يا در داخل بدن و از طريق موادي كه توليد كننده اشعه هستند، صورت گيرد. پرتو درماني به تنهايي يا همراه با جراحي و شيمي درماني انجام مي شود.
عوارض: شايعترين عوارض جانبي پرتو درماني شامل خستگي واكنش پوستي در محل برخورد اشعه با پوست و كاهش اشتها مي باشد به علاوه ممكن است اين روش به كاهش گلبولهاي سفيد خوني كه از بدن در برابر عفونتها محافظت مي كنند منجر شود. بعضي از اين عوارض قابل كنترل و قابل درمان هستند و در بسياري از موارد اين عوارض دايمي نمي باشند.
شيمي درماني: در اين روش از داروها به منظور كشتن سلولهاي سرطاني استفاده مي شود. اغلب داروهاي ضد سرطاني به صورت تزريق داخلي در بدن يا داخل عضلات مورد استفاده قرار مي گيرند. اما بعضي ديگر نيز به روش خوراكي قابل مصرف هستند. شيمي درماني يك روش درماني سيستميك به شمار مي آيد. بدين معنا كه دارو از طريق جريان خون به هر قسمتي از بدن مي رود تا سلولهاي سرطاني را بكشد. در اين روش داروها به صورت دوره اي تجويز مي شوند. يعني دوره درماني با يك دوره استراحت ادامه مي يابد و بعد از آن از نو دوره درماني شروع مي شود. چنانچه سلولهاي سرطاني كبد را درگير كرده باشند، مي توان دارو را مستقيماً به شريانهاي تغذيه كننده كبد تزريق نمود
بعد از آنكه جراح تمامي سلولها و بافت سرطاني را از طريق جراحي برداشت، يك دوره شيمي درماني نيز داده مي شود تا سلولهاي سرطاني باقي مانده نيز در صورت وجود از بين بروند.
عوارض جانبي شيمي درماني: داروهاي شيمي درماني معمولاً سلولهاي با سرعت تكثير بالا را مورد هدف قرار مي دهند. از آنجا كه در بدن علاوه بر سلولهاي سرطاني بافتهايي نظير سلولهاي خوني، بافت پوششي سيستم گوارشي و سلولهاي فوليكول مو نيز از سرعت تكثير بالايي برخوردار هستند، بنابراين ممكن است اين بافتها نيز مورد هدف داروهاي شيمي درماني قرار بگيرد. در نتيجه ممكن است عوارض جانبي شامل: عفونتها، خستگي، ريزش موي موقتي، زخمهاي دهاني و يا ساير علايم ظاهر شود. از جمله مهمترين عوارض جانبي داروهاي شيمي درماني كاهش كلي سلولهاي خوني مي باشد. از آنجا كه داروهاي شيمي درماني مغز استخوان را بشدت تحت تأثير قرار مي دهند، ممكن است كم خوني (به صورت كاهش انرژي انجام كارها)، كاهش پلاكتهاي خوني (به صورت خونريزي) يا كاهش گلبولهاي سفيد ( به صورت افزايش استعداد ابتلا به عفونتها) ايجاد شود.
معمولاً همه كساني كه از اين روش درماني استفاده مي كنند به تمامي اين علايم مبتلا نمي شوند. به علاوه طي دوره استراحت و بعد از قطع درمان تمامي اين علايم برطرف مي شوند.
درمانهاي بيولوژيكي: در اين روش، بدن به تنهايي در برابر سرطانها مقابله مي كند و از موادي استفاده مي شود كه توسط بدن يا اينكه در آزمايشگاهها ساخته مي شوند تا مكانيسمهاي طبيعي دفاعي بدن در برابر بيماريها جهت دهي، تقويت و حفظ شوند. نام ديگر اين روش ايمني درماني است.
درمان زماني جواب مي دهد كه سرطان در همان مراحل اوليه شناسايي شود. بسياري از مردم از اينكه راههاي پيشگيري از اين بيماري جدي و تا چه حد ساده است، بي خبر مي باشند.
سرطان روده به رشد بي رويه سلولهاي بدخيم در داخل روده و يا مقعد اطلاق مي شود.
معمولا زنگ خطر از بزرگ شدن بواسير و يا رشد پليپ هايي در داخل روده، به صدا در مي آيد. بواسير معمولاً بدون اينكه هيچ گونه علامت خاصي داشته باشد به سرطان تبديل مي شود.
هر چند اين سرطان داراي نشانه هاي زيادي نيست، اما علايم زير بيانگر وجود سرطان در روده و يا ساير بيماريهاي خطرناك در روده و يا مقعد مي باشند:
يبوست و يا اسهال (براي يك مدت طولاني)
وجود خون در مدفوع
نفخ و درد شكم، احساس پر بودن شكم
احساس خستگي بيش از اندازه
احساس وجود گاز در معده به طور مكرر
خالي نشدن شكم به طور كامل در هنگام دفع مدفوع
خستگي دايمي
كاهش وزن بدون وجود هيچ دليلي
رشد بيماري معمولاً در 4 مرحله انجام مي شود:
مرحله يك: رشد پليپ هايي در ديواره روده
مرحله دو: سرايت سلولهاي سرطاني به ساير بافتهاي نزديك به روده (گسترش بيماري)
مرحله سه: سرايت به گره هاي لنفاوي دور روده
مرحله چهار: سرايت به ساير قسمتهاي بدن
در حالي كه دليل قطعي سرطان روده شناخته نشده است، اما اعتقاد بر اين است كه وراثت و محيط زيست از فاكتورهاي مهم ابتلا به اين بيماري مي باشد. اين سرطان هم در مردان و هم در زنان ديده شده و تمام افراد بالاي 50 سال به نوعي در معرض ابتلا به ان قرار دارند. كساني كه يكي از افراد خانواده شان داراي بيماريهاي روده اي و يا تورم مخاط روده بزرگ بوده است داراي ريسك بيشتري براي ابتلا مي باشند.
اميد به درمان در مرحله اوليه بسيار بالاست، اما در مراحل بعدي درصد بهبودي تا حد بسيار زيادي كاهش پيدا مي كند.
هر فرد 50 ساله و بالاي آن بايد حتماً آزمايش مدفوع بدهد و هر 5 سال يك بار نيز سيگمو ايداسكوپي شود. در اين آزمايش از يك تيوپ نازك كه داراي چراغي در نوك آن مي باشد براي امتحان لايه هاي داخلي راست روده و قسمتهاي انتهايي روده كه معمولاً بيشترين درصد سلولهاي سرطاني و پليپ ها در آن جا رشد مي كنند، استفاده مي شود. آزمايش به هيچ وجه دردناك نبوده و در مطب پزشك هم مي توان آن را انجام داد. در هر حال تمامي آزمايشها بايد تحت نظر پزشك انجام شود .
هر 5 تا 10 سال نيز بايد از طريق اشعه Xاز روده ها عكسبرداري شود. در اين روش ابتدا از طريق داروهاي خاصي مثل تنقيه انجام شده تا هوا وارد روده ها شود و سپس عكسبرداري انجام مي شود. اين عكسها مي توانند تمام مشكلات احتمالي موجود در روده ها را نشان دهند. اين آزمايش معمولاً در مطب پزشك انجام شده و به بيهوشي نيازي ندارد .
عكسبرداري از روده معمولاً تنها درموارد پر خطر تجويز مي شود. اين تست تمام قسمتهاي روده را به پزشك نشان داده و درصورت لزوم، امكان نمونه برداري از پليپ هاي مشكوك را نيز فراهم مي آورد. اين آزمايش معمولاً در بيمارستان انجام مي شود و براي اينكه بيمار احساس ناراحتي نكند ملزم به خوردن داروهاي مسكن است.
يك روش تقريباً جديد براي تشخيص سرطان وجود دارد كه بسيار سريعتر و كم دردتر از عكسبرداري و استفاده از اشعه Xو تنقيه مي باشد. اين روش CTگلوگرافي نام دارد. در اين حالت براي 2 دقيقه به داخل روده ها هوا تزريق مي شود و عكسهاي گرفته شده چيزي در حدود 10 دقيقه بعد آماده مي شوند. كل آزمايش نيز بيش از دو دقيقه به طول نمي انجامد. در اين تست از يك فرستنده مار پيچ CTبه همراه يك نرم افزار ويژه استفاده مي شود. اختراع اين دستگاه يك پيشرفت قابل توجه در خصوص شناسايي سرطان روده به شمار مي رود.
اغلب پليپ ها را مي توان به راحتي خارج نمود وبه جراحي نيازي نيست. در مراحل اوليه رشد سرطان، آن قسمت از روده كه سرطاني شده را مي توان از طريق جراحي از بدن خارج كرد. زماني كه سرطان در داخل شكم و انتهاي روده قرار داشته باشد، عمل كلستومي انجام مي شود. در اين عمل يك شكاف در محل وجود سرطان ايجاد مي شود و سپس آن را از بدن بيرون مي آورند. بيمار ممكن است در موارد حادتر به شيمي درماني، پرتو درماني و يا جراحي نياز پيدا كند.
تحقيقات نشان مي دهد افرادي كه داراي اضافه وزن هستند و نسبت به ديگران كم تحرك تر مي باشند در معرض خطر بالاتري در ابتلا به اين بيماري قرار دارند. اثبات شده كه پايين آوردن وزن و ورزش كردن ريسك ابتلا به بيماري را به نصف كاهش مي دهد.
رژيم غذايي پر چرب ميزان جريان زرداب صفرا به روده را افزايش مي دهد، همان طور كه مي دانيد اين اسيد در بدن براي هضم غذا استفاده مي شود. محققان به اين نتيجه دست پيدا كرده اند كه ميزان بيش از حد اين اسيد، سلولهاي سرطاني را به فعاليت وامي دارد و در نهايت ريسك رشد ابتلا به سرطان را افزايش مي دهد. دانشمندان پيشنهاد مي كنند سعي كنيد روزانه بيش از 30 درصد كالري مصرفي خود را از چربيها نگيريد.
استفاده از رژيم غذايي كه سرشار از مواد فيبردار باشد مي تواند سلاح مناسبي در مقابل سرطان روده باشد. فيبر قسمتي از مواد غذايي است كه حين فرايند هضم تجزيه نمي شود و به راحتي از دستگاههاي گوارشي عبور مي كند. فيبرها آبي كه در حين عمليات گوارش آزاد مي شود را جذب مي كنند. اين كار باعث مي شود سوخت و ساز بدن روند هماهنگ تري پيدا كند. هر چه غذا مدت زمان كمتري در بدن باقي بماند، مواد زيان آور مدت زمان كمتري پيدا مي كنند تا بتوانند به بدن آسيب برسانند. اين مواد زيان آور به كمك فيبرها خيلي سريعتر دفع مي شوند. بهترين منبع فيبر حبوبات، غلات، انواع سبزيها و ميوه ها مي باشد.

















.jpg)







