کمک های اولیه عمومی
تهیه کننده : سید محمد هادی میر مطلبی
منبع : راسخون
منبع : راسخون
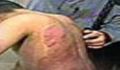
1)سوختگي ها
سوختگي هاي حرارتي
سوختگي ها بر اثر عمق سه دسته هستند:
سوختگي هاي سطحي
- سوختگي هاي متوسط
- سوختگي هاي عميق
در سوختگي هاي سطحي فقط لايه هاي سطحي پوست آسيب مي بينند و علائم آن اين است كه بيمار درد شديد دارد، تورم و قرمزي در ناحيه سوختگي ديده مي شود. اگر اين سوختگي ها به خوبي مراقبت شوند چند روزه بهبود يافته و هيچ آثاري هم از خود به جا نمي گذارند. سوختگي هاي متوسط لايه هاي عميق تري از پوست را درگير مي كنند و همراه تاول هستند و از آنجائيكه احتمال عفونت در اين نوع سوختگي بيشتر است مراقبتهاي پزشكي بايد با دقت بيشتري صورت گيرد. سوختگي هاي عمقي سطح زيادي از پوست را از لحاظ عمقي درگير مي كنند. در اين سوختگي ها معمولاً سطح پوست سفيد رنگ مي شود و به خاطر آسيب جدي عصبها كه در اعماق پوست واقع شده اند، اين سوختگي ها معمولاً درد ندارند و ناحيه سوخته بي حس است. اين نوع از سوختگي ها احتياج فوري به مراقبتهاي پزشكي دارد.
اقداماتي كه در زمان ايجاد سوختگي مي توانيم انجام دهيم:
در سوختگي هاي سطحي سطح را با آب سرد به مدت ۱٠ دقيقه بشوئيم تا درد و التهابكاهش پيدا كند و اگر آب سرد در دسترس نبود از هر مايع خنك ديگري مثل شير نيز مي توانيم استفاده كنيم. بعد از آن بايد وسايلي مانند ساعت، انگشتر، كمربند و هر چيزي كه به سطح سوخته فشار مي آورد را خارج كنيم چون بعد از مدتي ناحيه سوخته ورم مي كند و خارج كردن اين اشياء مشكل مي شود. به هيچ وجه نبايد سطح سوخته را دستكاري و يا از پمادي براي سطح سوخته استفاده كنيم. بعد از شستشوي ناحيه سوخته آن را با يك پارچه تميز و استريل پانسمان مي كنيم و اگر احتمال عفونت در روزهاي بعدي زياد بود آن را به پزشك ارجاع مي دهيم. در مورد سوختگي هاي شديد ممكن است فرد در حال شعله ور شدن آتش دچار سوختگي شده باشد يعني آتش تمام لباس و اعضاي فرد را در بر گرفته باشد. براي اينكار بايد مصدوم را آرام كرده و از او بخواهيم بي حركت بماند زيرا تماسش با هوا باعث شعله ورتر شدن مصدوم مي شود. مصدوم را با پتو يا پرده مي پوشانيم و آتش را خاموش مي كنيم. سپس عضو سوخته را با آب خنك شستشو مي دهيم تا كاملاً التهاب و سوزش آن بيفتد و اقدامات اوليه ذكر شده را انجام مي دهيم.
در هنگام كمك به افرادي كه دچار سوختگي شده اند اين موارد را به خاطر بسپاريد:
۱- استفاده از آب سرد به مدت ۳٠ دقيقه
۲- ضد عفوني نگهداشتن محل سوختگي
سوختگي شيميايي
2)مسموميت ها
هميشه بايد به خاطر داشت كه سم آفات نباتي، داروها و نفت را در جاي مشخصي دور از دسترس افراد نگه داشت.
اصولاً مواد غذايي اگر به صورت غير بهداشتي و ناصحيح نگه داري شوند، مي توانند منبع بسيار خوبي براي رشد ميكروبها و باكتريهاي آسيب رسان باشند. از جمله ميكروبهايي كه مي توانند داخل مواد غذايي رشد كنند، استاكلوف كلئوس يا استاكلوف طلايي است كه در داخل مواد غذايي سم ايجاد مي كند و اين سم مي تواند باعث مسموميت براي فردي شود كه اين غذا را مصرف كرده است. يكي ديگر از اين ميكروبها كه مي توانند در مواد غذايي رشد كنند و آسيب رسان باشند سالمونلا است. علائم مسموميت با استاكلوف كلئوس بسيار سريع ظاهر مي شود. حدوداً ۶- ۲ ساعت بعد از مصرف مواد غذايي مسموم، فرد دچار تهوع، دل درد، استفراغ و حتي اسهال مي شود. در مواردي كه ميزان سمّ خورده شده زياد باشد ممكن است علائم شوك در فرد مسموم ايجاد شود. اين علائم بصورت اختلال هوشياري، افزايش ضربان نبض و كاهش فشار خون است. معمولاً مدت زمان بروزعلائم مسموميت با ميكروب سالموتلا طولاني تر است و ظرف ۲-۱ روز بعد از مصرف ماده غذايي ممكن است ظاهر شود. علائم ممكن است بصورت ايجاد تب، تهوع، دل درد، اسهال و خيلي به ندرت علائم شوك باشد. در برخورد با افرادي كه با مواد غذايي مسموم شده اند ما اقدامات زيادي نمي توانيم انجام دهيم جز اينكه آنها را وادار به استراحت كرده و از مايعات فراوان استفاده كنيم و اگر مسموميت خيلي شديد است آنها را سريعاً به بيمارستان برسانيم. ميكروب ديگري وجود دارد كه در مواد غذايي رشد مي كند و مي توانند بسيار خطرناك باشد. اين سم بسيار كشنده است و معمولاً در غذاهاي كنسرو شده ايجاد مي شود و در اين نوع غذاها اين ميكروب به سرعت رشد مي كند و سم آزاد مي كند.
همچنين در بچه هاي زير يكسال خوردن عسل مي تواند اين بيماري را ايجاد كند. اين ميكروب در داخل عسل هم مي تواند رشد كند. علائم اين ميكروب بصورت فلج است زيرا روي سلسله اعصاب مركزي اثر مي گذارد و فرد را با خشكي دهان، يبوست، تهوع، اختلال در بلع مواجه مي كند و به تدريج كه فلج به طرف پايين مي رود اختلالات تنفسي هم ايجاد مي شود كه بسيار خطرناك است و منجر به خفگي مي شود. ما اقدامات زيادي براي اين بيماران نمي توانيم انجام بدهيم. اين بيماران بايد سريعاً به بيمارستان انتقال داده شوند تا مراقبتهاي پزشكي براي آنها انجام گيرد و براي تشخيص حتماً بايد بقاياي غذاي خورده شده به آزمايشگاه انتقال داده شود. براي شستشوي معده ي بيمار بهتر است از كمي آب ولرم با كمي پرمنگنات استفاده كنيم مثلاً در يك سطل ۲٠ ليتري آب ۲٠ گرم يا يك قاشق پرمنگنات كافي است. يعني يك در ۱٠٠٠.
براي كمك به افراد مسموم با غذا توجه به اين نكات ضروريست:
- دانستن عامل مسموميت
- برگرداندن هر چه سريعتر غذاي مسموم
- گرم نگهداشتن بيمار
- رساندن بيمار به مراكز درماني
3)خونريزي
كه اين كار را با دو روش مي توانيم انجام دهيم:
- با ايجاد فشار
- قرار دادن عضو آسيب ديده بالاتر از سطح بدن.
فشار مي تواند به صورت مستقيم يا غير مستقيم باشد. فشار مستقيم به اين صورت است كه با يك پارچه تميز و هر چه كه در دسترس است، فشار مستقيم به محل خونريزي بياوريم. زماني كه فشار مستقيم به محل خونريزي وارد مي كنيم، معمولاً رگ پاره شده مسدود مي شود و جريان خون به آن ناحيه كاهش پيدا مي كند و خون در آن ناحيه منعقد مي شود. بايد بر روي سطح خونريزي پارچه گذاشت و در صورت ادامه يافتن خونريزي نيازي به برداشتن آن نيست، بلكه بايد بر روي آن دوباره پارچه بگذاريم و با باند ببنديم و قبل از رسيدن بيمار به پزشك، نبايد باند برداشته شود. فشار مستقيم مي تواند بين ۱٥-٥ دقيقه ادامه داشته باشد. در زخم هايي كه بطور معمول ايجاد مي شود اين فشار مي تواند خونريزي را قطع كند. اگر با فشار مستقيم خونريزي قطع نشد، اقدام به فشار غير مستقيم مي كنيم و بر روي عروقي كه در حال خونريزي هستند و بيشتر هم در خونريزيهاي شرياني و يا خونريزيهايي كه سرخرگ دچار پارگي شده است، فشار وارد مي كنيم. ولي بايد توجه كرد فشار به شريان اصلي، چون خون رساني را به كل عضو قطع مي كند نبايد زياد ادامه يابد. بلكه بايد متناوباً اين فشار اعمال شود تا خونريزي قطع شود. آخرين كمكي كه هر فرد مي تواند به فرد مصدوم بكند استفاده از شريان بند است. شريان بند نواري پهن است كه به فاصله ٤ انگشت بالاي زخم بسته مي شود و با يك چوب پيچيده مي گردد تا شل و سفت كردن آن آسان باشد و رگ اصلي را كه دچار خونريزي شده مسدود كند. چون استفاده از شريان بند ممكن است خطراتي را هم براي مجروح به همراه داشته باشد توجه به چند نكته بسيار مهم و اساسي است:
1-نوار شريان بند نبايد نازك و برنده باشد. بلكه بايد پهن و نرم باشد مثل جوراب بلند.
۲- محل بستن شريان بند بهتر است زير بغل يا كشاله ران و از روي لباس باشد.
۳- زير محل بستن شريان بند با دستمال پوشيده شود تا به پوست آسيب نرسد.
٤- تا زمانيكه مجروح به پزشك يا مراكز درماني انتقال مي يابد، بايد شريان بند هر ۱٠ دقيقه يكبار رها شود تا خون در عضو مجروح جريان يابد و همواره نبض در زير آن احساس گردد.
٥- بهتر است ساعت بستن شريان بند را روي باند يادداشت كنيم. اگر توقف جريان خون بيش از ۱٥دقيقه ادامه داشته باشد، به اعصاب و شريانهاي درد آسيب وارد شده و بافتها در اثر نرسيدن اكسيژن آسيب مي بينند. پس رها كردن شريان بند هر ١٠ دقيقه، به بافتها اجازه مي دهد كه از اكسيژن و مواد غذايي موجود در خون استفاده كنند و آسيب نبينند.
۶- بايد نوار شريان بند را به آساني باز كرد. ممكن است باز كردن سريع شريان بند باعث درد مجروح شود
4)غرق شدگي
وقتيكه شخص در آب بيهوش است تا زمانيكه سرش در آب قرار دارد عضلات حنجره شل شده و مقادير بيشتري آب وارد ريه ها خواهد شد و بدين ترتيب خفگي پيش خواهد آمد. در موارد خفگي يكي از آسيبهاي وارده اين است كه اكسيژن خون كاهش پيدا مي كند، بنابراين اكسيژن كافي به مغز نمي رسد و همين امر، به بافت مغز آسيب وارد مي كند. همچنين اگر فرد نجات پيدا كند و موفق به تنفس شود بدليل وجود آب درون ريه ها، بافتهاي ريه آسيب خواهند ديد و مقداري هم آب وارد خون شده و به گلبولهاي قرمز خون آسيب مي رساند. اگر شخص در آب سرد غرق شود امكان زنده ماندنش بيشتر است زيرا ميزان متابوليسم بدن كاهش پيدا مي كند و به همين دليل مدت بيشتري امكان زنده ماندن فرد وجود دارد.
كمكهاي اوليه كه در اين رابطه مي توان انجام داد:
- اگر شخص هنوز هوشيار و در حال دست و پا زدن است و تنفس دارد چيزي را كه مي تواند در سطح آب شناور باشد مثل چوب، طناب و يا ميله اي بلند، به سمت فرد در حال غرق شدن مي گيريم و او را نجات مي دهيم.
- اگر شخص دچار كاهش سطح هوشياري شده باشد و بيهوش باشد بايد با شنا شخص غرق شده را به ساحل بكشانيم. بالافاصله بعد از رسيدن به محيط خارج از آب، اقدامات احياء انجام گيرد. قبل از هر كاري بايد دهان مصدوم باز شود و هر چه كه در دهانش است خارج شود. بايد شخص را به پهلو خواباند و چند بار فشار بر روي سينه و شكم وارد كنيم تا آبي را كه وارد ريه ها يا معده شده خارج شود. وقتيكه آب خارج شد تنفس دهان به دهان را آغاز مي كنيم و اگر نبض وجود نداشت و مصدوم دچار ايست قلبي شده بود حتماً بايد ماساژ قلبي انجام شود.
در هر نوع غرق شدگي مصدوم بايد فوراً به بيمارستان منتقل شود و تحت نظر گرفته شود. پس به خاطر داشته باشيم:
۱- تميز كردن دهان
۲- به بالا و عقب كشيدن سر
۳- دميدن به داخل دهان
٤- تنفس مصنوعي ١۶ تا ۲٠ بار در دقيقه تا رسيدن به بيمارستان
5)برق گرفتگي
بدن انسان هادي جريان برق است. اگر بدن انسان به برق اتصال پيدا كند منجر به عبور جريان برق از بدن فرد به زمين خواهد شد. در جريان برق گرفتگي علاوه بر سوختگي پوست كه محل ورود و خروج جريان برق را شامل مي شود بافتها هم دچار آسيب مي شود. اگر جريان برق از قلب عبور كرده باشد منجر به اختلال در سيستم قلب و اگر از مغز عبور كند منجر به مهار مركز تنفس و وقفه تنفسي خواهد شد.
برق گرفتگي به دو دسته تقسيم مي شود.
- با ولتاژهاي بالا
۲- با ولتاژهاي پائين
در موارد با ولتاژ بالا، حتماً بدن لازم نيست مستقيم با سيم يا كابل برق تماس داشته باشد بلكه ممكن است در فاصله ۲٠ متري هم جريان برق از هوا عبور كند و به بدن فرد منتقل شود و باعث برق گرفتگي شود. در اين موارد هر چقدر ولتاژ برق و رطوبت هوا بالا باشد ميزان انتقال و آسيبي كه به بدن وارد مي شود بيشتر است. موارد ولتاژ پائين بيشتر در خانه اتفاق مي افتد. مثلاً فرد از سيم لخت و يا وسايل برقي مخصوصاً آن دسته از وسايل كه در آنها آب ريخته مي شود آسيب مي بيند.ممكن است از طريق كليد برق برق گرفتگي ايجاد شود. در برق گرفتگي با ولتاژ پائين بدن فرد دچار لرزش مي شود حال آنكه در موارد با ولتاژ بالا بدليل گرفتگي عضلات، منجر به اتصال دائم با آن وسيله خواهد شد. كمكهاي اوليه كه در برق گرفتگي با ولتاژ پائين در منزل مي توانيم انجام دهيم رعايت جوانب احتياط است. مسائلي است كه فرد كمك كننده بايد انها را رعايت كند. بدين ترتيب كه تا وقتيكه جريان برق به مصدوم متصل است نبايد به مصدوم دست بزنيم. ابتدا بايد جريان برق قطع شود كه با قطع كردن فيوز يا كشيدن دو شاخه از پريز ممكن مي شود. بعد از قطع جريان برق بايد بدن مصدوم را از اتصال به لوازم برقي جدا كرد. فرد كمك كننده بايد دمپايي لاستيكي به پا كند و يا اگر زمين خيس است از چند روزنامه براي خشك كردن استفاده كند و توسط يك چوب و يا هر چيزي كه غير رسانا است فرد مصدوم را از محل كه برق در آن وجود دارد دور كند. بعد از قطع ارتباط برق در ابتدا بايد تنفس مصدوم را كنترل كرد. اگر تنفس نداشت بايد تنفس دهان به دهان انجام شود. بالافاصله بايد ضربان قلب و نبض كنترل شود. در صورتيكه نبض وجود نداشت ماساژ قلبي ضروري است. در هر نوع برق گرفتگي شخص بايد به بيمارستان منتقل شود و بايد تا ۲٤ ساعت تحت نظر باشد. البته تا رسيدن به پزشك يكبار تنفس مصنوعي و همچنين ٥ بار ماساژ قلبي لازم است. در برق گرفتگي با ولتاژ بالا تا زماني كه جريان برق قطع نشده حتي نمي توان به مصدوم نزديك شد چون در فاصله ۶ متري هم ممكن است به فردي كه مي خواهد كمك كند برق منتقل شود.
نكاتي كه بايد در هنگام صاعقه رعايت شود تا باعث پيشگيري از برق گرفتگي شود:
۱- دوري از درختان و پايه هاي برق
۲- گريز از روي ارتفاعات
۳- خوابيدن روي زمين يا جاي گود
6)گرمازدگي
نشانه هاي آفتاب زدگي
۱- تب
۲- تند شدن تنفس
۳- سر درد
٤- سرگيجه
٥- طپش قلب
۶- برافروخته شدن
مهمترين كمك ما به كسي كه آفتاب زده شده، خنك نگه داشتن تدريجي بدن اوست. همچنين ممكن است بر اثر پائين آمدن فشار خون، سرگيجه و يا اختلالاتي در بينايي ايجاد شود و يا بدن بيمار دچار تشنج گردد. زمانيكه فرد گرمازده را مي خوابانيم بهتر است سعي كنيم او را به پشت خوابانده و سر و شانه هايش را بالاتر از پاها قرار دهيم. فرد آفتاب زده را بايد به سايه ببريم و لباسهايش را به تدريج كم كنيم و اگر هنوز به هوش است كمي آبميوه و يا قند و نمك به او بخورانيم ولي اگر هنوز به هوش نيامده بهتر است چيزي به او نخورانيم. در اين موارد ماساژ بدني مي تواند كمك مؤثري به افراد آفتاب زده بنمايد. معمولاً احساس گرفتگي عضلاني در شكم يا پشت پا و يا حتي بافتهاي عضلاني وجود دارد كه اين به خاطر كمبود نمك است و بايد نصف قاشق چايخوري نمك را در آب بريزيم و به فرد بيمار بدهيم تا بخورد و اين حالت بعد از مدتي برطرف مي شود. در بيشتر موارد اگر بدن فرد گرمازده با آب خنك گردد به تدريج سلامتي خود را باز مي يابد اما اگر حالت تهوع ادامه يافت بايد هر چه زودتر بيمار را به مراكز درماني برسانيم
براي پيشگيري از آفتاب زدگي:
١- عدم فعاليتهاي سخت در زير آفتاب
۲- استفاده از كرم مرطوب كننده در كوهستان يا ساحل دريا
۳- استفاده از كلاه لبه دار و عينك آفتابي
7)سرمازدگي – يخ زدگي
اقداماتي كه در مواجهه با فرد سرمازده انجام ميدهيم عبارت است از:
١- بيمار را از محل سرد به يك محل گرم انتقال مي دهيم.
۲- اگر لباسهاي بيمار خيس است خارج كرده و با يك عايق حرارتي مثل پتو مي پوشانيم.
۳- سر و گردن بايد كاملاً پوشانده شود ولي صورت بايد باز باشد تا اختلال تنفسي ايجاد نشود.
٤- اگر فرد به هوش است مي توانيم از مايعات داغ و شيرين براي ايجاد حرارت در فرد استفاده كنيم.
٥- نبايد به هيچ وجه از فرد بخواهيم براي ايجاد حرارت شروع به فعاليتهاي ورزشي كند.
۶- از ماساژ اندامها و اعضا بايد خودداري كنيم.
٧- اگر ضربان تنفس و قلب افت پيدا كرد عمليات احياء را آغاز كنيم.
٨- بيمار را به اورژانس انتقال مي دهيم.
مشكل ديگري كه در ارتباط با سرما ممكن است اتفاق بيفتد يخزدگي است، يخ زدگي زماني اتفاق مي افتد كه يك عضو بصورت مرده براي مدت طولاني در سرما قرار بگيرد. معمولاً اعضايي كه دچار يخ زدگي مي شوند، اعضاي انتهايي بدن هستند مثل گوشها، بيني، چانه، دستها و پاها. اين اندامها وقتي در معرض سرماي زياد قرار مي گيرند در ابتدا دچار سوزش و درد مي شوند بعد از آن دچار كرختي و بي حسي مي شوند. رنگ آنها ابتدا سفيد مي شود و چون جريان خون در اين اندامها مختل مي شود رگه هايي آبي در آنها ايجاد مي گردد. اگر سرمازدگي در اندامها طولاني شود ممكن است عضو مبتلا به قانقاريا شود و بعدها منجر به قطع شدن عضو گردد.
اقداماتي كه براي يخ زدگي انجام مي دهيم به اين ترتيب است:
١- فرد را به يك محل گرم منتقل مي كنيم.
۲- هر نوع پوششي را از روي عضو يخ زده بر مي داريم.
۳- ساعت، انگشتر و هر چيزي كه ممكن است ايجاد فشار كند را خارج مي كنيم.
٤- از طريق تماس پوست با پوست عضو را گرم مي كنيم. بدين ترتيب كه اگر دستهاي فرد يخ زده هستند آنها را زير بغل فرد بيمار مي گذاريم. اگر پاها يخ زده هستند زير بغل خودمان مي گيريم. اگر صورت يخ زده است آن را با دستها مي پوشانيم تا گرم شود و حرارت را كمي بالا مي بريم.
٥- عضو را درون يك ظرف آب گرم مي گذاريم. حرارت آب بايد به صورتي باشد كه اگر آرنج را داخل آن كرديم داراي حرارت قابل تحملي باشد.
۶- به هيچ وجه عضو را ماساژ نمي دهيم.
٧- براي گرم كردن از حرارت خشك مثل بخاري يا تابش خورشيد استفاده نمي كنيم.
٨- اگر عضو تغيير رنگ پيدا نكرد بيمار را به پزشك ارجاع مي دهيم.
8)بلع جسم خارجي
اقداماتي كه در اين موارد مي توان انجام داد:
۱- بايد دهان فرد را باز كرد و مشاهده كنيم كه جسم قابل ديدن است يا خير. اگر قابل ديدن است جسم را به آهستگي خارج مي كنيم.
۲- فرد را بايد تشويق به سرفه كرد. ممكن است با سرفه جسم خارج شود.
۳- چند ضربه به پشت فرد مي زنيم.
٤- در پشت فرد قرار مي گيريم و دو دست خود را زير قفسه سينه فرد قفل كرده، ۱٠ ضربه وارد مي كنيم.
اگر در حين انجام اين اقدامات فرد دچار انسداد كامل شده و بيهوش گرديد بايد فرد را:
۱- روي زمين بخوابانيم.
۲- دهان فرد را باز كنيم و مشاهده كنيم كه جسم قابل ديدن هست يا خير.
۳- فرد را به پهلو مي خوابانيم و ٥ ضربه محك به كتف فرد وارد مي كنيم تا جسم خارج شود.
٤- فرد را به پشت مي خوابانيم. با يك دست به قسمت زير قفسه سينه و بالاي شكم، ٥ ضربه خفيف وارد مي كنيم تا جسم خارج شود.
٥- بايد تنفس مصنوعي به فرد داده شود و اقدامات دوباره تكرار شود.
نكاتي كه بايد بدانها توجه كرد:
۱- بايد سر مصدوم حتي الامكان پائين قرار داشته باشد.
۲- دستها از پشت به دور شكم حلقه شود.
۳- با يك حركت شديد و ناگهاني به شكم، هواي درون ريه ها بيرون فرستاده شود.
٤- تنفس دهان به دهان و رساندن هر چه سريعتر مصدوم به بيمارستان
9)گزيدگي
۱- دعوت مصدوم به آرامش و عدم حركت در صورت گزيدگي مار. زيرا حركت باعث تسريع جريان خون و پخش سم در بدن مي شود.
۲- عضو گزيده شده اگر دست يا پا است، پائين تر از قلب قرار مي دهيم.
۳- به هيچ وجه از خورندگي يا مكش محل گزيدگي استفاده نمي كنيم.
٤- اگر گزيدگي توسط عقرب يا عنكبوت ايجاد شده، مي توانيم با يك كيسه آب يخ منطقه گزيدگي را خنك كنيم. اين امر باعث مي شود جريان خون كند شده و جريان سم در بدن كم شود. مار گزيدگي بيشتر در دست و پا اتفاق مي افتد. در مناطقي كه مارهاي سمي وجود دارد بايد براي حفظ امنيت بيشتر از راه رفتن در تاريكي بر روي الوارها و يا فرو بردن دست در سوراخهاي زنبور خودداري كرد. در هنگام رفتن به كوه و يا جنگل، پوشيدن پوتين، چكمه و يا كفشهاي ساقه بلند مي تواند ما را از گزش مارها و ديگر حيوانات گزنده محفوظ بدارد. علامت سمي بودن يا نبودن مار را از روي محل گزيدگي مي توان دريافت. محل گزيدگي مارهاي سمي بصورت دو سوراخ بزرگ و يا دو سوراخ بزرگ با دو رديف سوراخ كوچكتر است. اما محل گزش مار غير سمي بكلي متفاوت است. محل گزش بصورت دو رديف سوراخهاي ريز ديده مي شود. محل گزش مار معمولاً ابتدا ورم مي كند، بعد سرخ رنگ مي شود و سپس كبود مي شود. هدفهاي اصلي در كمك به افرادي كه دچار گزيدگي مار شده اند عبارتند از:
۱- جلوگيري از گسترش و انتشار سم در بدن ( بستن شريان بند در بالاي محل گزيدگي و باز كردن آن هر ۱٠ دقيقه يكبار)
۲- انتقال سريع مصدوم به مراكز درماني
شناخت نوع مار براي شناخت آنتي سرمي كه بايد به كار برود بسيار مهم است.
10)آسيب هاي سر و گردن
فكر مي كنيد چه نوع كلاهي مناسب است؟
يك نوع ازكلاهها، كلاهي است كه فقط قسمت سر و صورت را مي پوشانند و به كلاه هواپيمايي يا كلاه پليس معروفند. نحوه ي به سر گذاشتن اين كلاه مهم است و استفاده از عينك دودي هم ضروري به نظر مي رسد.
نوع ديگر كلاههاي ايمني به كلاه تكميل معروف است. كلاههاي تكميل قسمت جلوي صورت و فك را نيز مي پوشاند. جنس اين كلاهها معمولاً سخت تر است و چون جلوي چشم با شيشه گرفته مي شود، استفاده از عينكهاي غير طبي ضرورت ندارد.
به هر حال موقع خريد كلاه ايمني چند نكته را به خاطر داشته باشيد
١- كلاه گوشها را تحت فشار قرار ندهد و سر كاملاً راحت و آزاد باشد. هنگام تصادفات گاه ديده شده است كه كلاه به قدري تنگ بوده است كه بيرون كشيدن سر مصدوم از كلاه مشكل مي باشد. البته گشادي بيش از اندازه هم مورد نظر نيست.
۲- در صورت استفاده از عينك، كلاه ايمني بايد به اندازه عينك جا داشته باشد.
۳- لبه پشتي كلاه بايد كمي بالا باشد، بطوريكه وقتي سر را به عقب مي كشيم با مهره هاي گردن تماس پيدا نكند. در واقع پشت كلاه ايمني بايد به حدي جا داشته باشد كه فرد ديگري بتواند آن را به آساني و بدون گرداندن ستون فقرات از روي سر مصدوم بردارد.
بايد به خاطر داشت زماني كه مصدوم بيهوش شده است بايد از حركات اضافي گردن جلوگيري كرد.
صدمات سر
در ضربه به سر، يك سري اقدامات اوليه را بايد انجام دارد:
- اگر فرد نياز به احياء تنفسي دارد، اقدام به احياي تنفسي كنيم. حتماً بايد به راههاي هوايي توجه شود.
- بايد توجه كنيم كه آيا به مهره هاي گردني صدمه وارد شده است يا خير.
- اگر فرد دچار تشنج شده است حتماً سعي كنيم او را روي زمين قرار دهيم و از سر و گردن مصدوم محافظت كنيم. ولي نبايد مانع حركت دست و پاي مصدوم كه شديداً در حال لرزش است، شويم. چرا كه اين كار مي تواند باعث شكستگي شود و يا اگر دندانهايش به جهت تشنج قفل شده است به هيچ وجه نبايد سعي كرد كه دهان مصدوم را به هر وسيله اي باز نگه داريم.
- فرد مصدوم را با توجه به شدت جراحات وارده به اولين مركز درماني برسانيم.
شكستگي فك و گونه
مؤثرترين كمكهاي اوليه به يك فرد مصدوم:
- مجروح را بي جهت حركت ندهيد.
- از باز بودن راههاي تنفسي و ضربان نبض فرد اطمينان پيدا كنيد.
- اگر علائم شكستگي در فك يا گونه مشاهده كرديد فوراً با يك تكه پارچه، استخوانهاي صورت را ثابت كنيد.
طرز صحيح بيرون كشيدن كلاه ايمني فرد مصدوم:
آزمايشهاي علائم حياتي در هر شرايطي لازم است.
نشانه هاي شكستگي فك و گونه:
١- فرد مصدوم قادر به صحبت كردن نيست.
۲- خونريزي از دهان يا گونه
۳- نامرتب شدن دندانها
٤- تورم فك
نكته مهم اينكه در نگاه اول، آسيب ديدگي ناشي از ضربه وارده بر اثر حوادث به افراد، مخصوصاً كودكان ساده به نظر مي رسد.
در حالتی كه بيهوشي براي فرد پيش مي آيد بايد با ديدن نشانه ها فوراً فرد را تحت مراقبتهاي پزشكي قرار داد. اين نشانه هاي مهم و حياتي عبارتند از:
١- خواب آلودگي و يا رفتار غير طبيعي
۲- بالا آوردن غذا
۳- سر درد
٤- اختلال ديد
11)ايست تنفسي
به دو روش مي توان راه هوايي را باز كرد:
١- با يك دست زير گردن مصدوم را بگيريم و دست ديگر را روي پيشاني او بگذاريم و سرش را به عقب خم كنيم و به اين شكل مجراي هوايي را باز كنيم.
۲- دست را زير چانه فرد مصدوم قرار دهيم و چانه بيمار را به سمت بالا بكشيم. معمولاً در مواردي كه احتمال صدمه به مهره هاي گردني و احتمال شكستگي مهره هاي گردني وجود دارد، بايد از روش دوم براي باز كردن مجراي هوايي استفاده كرد
علائم خفگي عبارتند از:
١- تورم صورت، گردن و لبها
۲- كبود شدن ناخنهاي دست و پا بعضي از كارشناسان معتقدند استفاده از انگشت بدون پارچه براي تميز كردن دهان مفيدتر است زيرا انگشت راحتتر در دهان گردش مي كند. در هنگام خفگي سر را به عقب كشيده و آرواره هاي پائين را باز و در دهان مي دميم. در اين زمان بايد بيني را با دست بگيريم. ساده ترين راه براي كمك به افرادي كه مبتلا به قطع تنفس شده اند، تنفس دهان به دهان و ماساژ قلبي است. براي بزرگسالان استفاده از دو كف دست و براي كودكان استفاده از يك دست كافي است. در مواقع خفگي بايستي با انگشت، دهان مصدوم را براي يافتن جسم خارجي جستجو كنيم ولي زمان زيادي را نبايد براي اين كار تلف كنيم. اگر بيمار تنفس نداشت ما بايد بالافاصله از مؤثرترين راه براي برگرداندن تنفس بيمار، يعني تنفس مصنوعي استفاده كنيم. براي اين كار بعد از آنكه سر بيمار را در وضعيت مناسب قرار داديم بايد كاملاً هواي بازدم خود را درون ريه بيمار خالي كنيم. براي اين كار لبها را در اطراف دهان بيمار قرار مي دهيم. دميدن هوا مي تواند از طريق دهان مصدوم و يا بيني او صورت بگيرد. در كودكان هم دهان وهم بيني درون دهان ما قرار مي گيرد و ما هواي بازدم خود را به ريه مصدوم هدايت مي كنيم. نكته مهم اين است كه بايد همزمان با تنفس دادن به فرد مصدوم حركت قفسه سينه او را مشاهده كرد. اگر به ميزان مناسب هوا وارد ريه ي فرد مصدوم شود، معمولاً حركت قفسه سينه قابل مشاهده است. اگر علیرغم اقداماتي كه ما انجام داديم حركتي را در قفسه سينه مشاهده نكرديم به اين نتيجه مي رسيم كه يك جسم خارجي مجراي هوايي را مسدود كرده و ما بايد اقدامات خاص خروج جسم خارجي را از گلو انجام دهيم.
در اينجا دو سؤال مطرح است. اول اينكه چه تعداد تنفس لازم است؟ معمولاً بين ١۶- ١٤ تنفس در دقيقه لازم است به فرد مصدوم داده شود تا تنفس فرد برگردد. سؤال دوم اينكه آيا هميشه از راه دهان تنفس داده مي شود ؟جواب خير است مواردي كه فرد ممكن است به واسطه مصرف سم، دچار بيهوشي و قطع تنفس شده باشد و يا اينكه صدمات و جراحات زيادي به ناحيه صورت و فك فرد وارد شده باشد. قطعاً نمي توان از طريق دهان به دهان، تنفس مصنوعي به فرد مصدوم بدهيم.
در مورد كسانيكه دچار خفگي با گاز شده اند:
١- مصدوم را به هواي آزاد برده و راحت مي خوابانيم.
۲- علائم حياتي مثل تنفس و ضربان قلب او را آزمايش مي كنيم.
۳- تنفس دهان به دهان و يا دهان به بيني را هر چه سريعتر آغاز مي كنيم.
٤- از زدن نبض اطمينان حاصل كنيم.
تعداد تنفس مصنوعي بايد ۲٠- ١۶ بار در دقيقه و هنگام كمك يك نفر، يك بار ماساژ قلبي و ٥ بار تنفس مصنوعي صورت گيرد. نكته بسيار مهمي كه هر كمك كننده بايد به آن توجه كند لزوم گرفتن نبض بيمار در هنگام گرفتن تنفس مصنوعي است. به راحتي مي توان با گذاشتن دست در كنار گردن و يا مچ دست مصدوم از زدن نبض او مطمئن شد.
12)کمک های اولیه دهان و دندان در خانه
شایع ترین اورژانس های دندانپزشکی و روش درمان و کنترل موقتی آن ها در خانه:
دندان درد: چنانچه دندان شما فقط به غذاهای سرد یا داغ یا شیرین حساس است، با آب ولرم دهانتان را بشویید و با نخ دندان مواد غذایی بین دندان ها را پاک کنید و به آرامی دهانتان را با آب ولرم مسواک بزنید و در اولین فرصت برای ترمیم(پر کردن) دندان تان به دندانپزشک مراجعه کنید.اما اگر درد شما شدید است و یا همراه با تورم است، یک کیسه حاوی یخ(کمپرس سرد) را به مدت ۲۰ دقیقه روی گونه قرار دهید و به مدت ۲۰ دقیقه آن را بردارید. این کار را متناوبا تا رسیدن به دندانپزشک تکرار کنید. از گرما دادن موضع بپرهیزید. یک یا دو عدد آسپیرین بخورید. اگر نیمه شب است و به استراحت نیاز دارید، به هنگام خواب سعی کنید که سر شما بالاتر از بقیه بدنتان قرار گیرد و ترجیحا روی مبل یا صندلی به حالت نیمه نشسته بخوابید. قطعا نیازی به یادآوری بنده نیست و در اولین فرصت به دندانپزشک مراجعه خواهید کرد!
فرو رفتن جسم خارجی در بین دندان ها: اگر جسم خارجی قابل رویت است آن را با پنس دندانپزشکیبیرون بیاورید ولی اگر قادر به دیدن آن نیستید سعی کنید که آن را با نخ دندان بیرون بیاورید. پس از بیرون آوردن جسم خارجی حتما آب را به شدت در دهانتان غرغره کنید تا باقیمانده اجسام خارج شوند. سعی نکنید که جسم خارجی را با جسم نوک تیز بیرون بیاورید. اگر عمق فرورفتگی جسم زیاد است و نمی توانید آن را خارج کنید به دندانپزشک مراجعه کنید.
زخم های سطحی دهان ناشی از تحریکات فیزیکی و شیمیایی: این زخم های سطحی در سطح داخلی گونه، لثه و زبان به وجود می آیند. ممکن است بر اثر گاز گرفتن گونه، مسواک زدن شدید، خوردن غذاهای داغ و یا تحریکات ناشی از براکت های ارتودنسی ایجاد شوند. یک محلول دهانشویه اکسیژنه با حباب هایی که ایجاد می کند باعث تمیز کردن زخم از خرده های مواد غذایی می شود. محلول Colgate Orabase Sothe-N-Seal نیز با پوشاندن سطح زخم باعث التیام و کاهش درد زخم می شود.
بیرون افتادن دندان از دهان: این اورژانس در کودکان بسیار شایع است. در صورت امکان دندان بیرون افتاده را پیدا کنید. آن را با سرم فیزیولوژی بشویید و آن را در یک لیوان شیر یا سرم فیزیولوژی یا بزاق خود بیمار قرار داده و سریعا به دندانپزشک مراجعه کنید. به هیچ عنوان سعی در تمیز کردن و لمس کردن ریشه دندان نکنید و آن را از ناحیه تاج دندان بگیرید. یک قطعه گاز استریل بر روی محل دندان در دهان قرار دهید و به مدت ۵ دقیقه فشار دهید تا خون ریزی کاهش یابد. در بسیاری از موارد دندانپزشک با شستشوی مناسب محل، دندان را دوباره در محلش می کارد و در طولانی مدت دندان قابل نگهداری است. نکته طلایی برای نجات دادن جان این دندان، زمان است. اگر شما بتوانید کودکتان را در کمتر از ۳۰ دقیقه به یک کلینیک دندانپزشکی برسانید، احتمال اینکه بتوان درمان موفقیت آمیزی برای این دندان انجام داد، بیش از ۹۰ درصد خواهد بود.
شکستن دندان: سریعا محل دندان مورد نظر را با سرم فیزیولوژی بشویید. یک کیسه حاوی یخ را بر روی موضع قرار دهید. اگر دندان دارای یک لبه تیز شده است که باعث آزار گونه و زبان می شود، با پارافین یا در صورت امکان موم دندانپزشکی لبه تیز را بپوشانید و به دندانپزشک مراجعه کنید.
گاز گرفتن زبان یا گونه: یک گاز استریل را برای کنترل خونریزی به مدت ۱۵ تا ۲۰ دقیقه با فشار نگه دارید. پس از قطع کامل خونریزی و ایجاد لخته، محل زخم را با سرم فیزیولوژی بشویید. اگر خونریزی کنترل نشد یک گاز استریل را با سرم خیسانده و در محل برای مدت ۳۰ دقیقه نگه دارید. اگر خونریزی غیر قابل کنترل بود باید سریعا به اورژانس بیمارستان مراجعه کنید.
13) زخم كف دست و در محل چين مفاصل ، جراحات شكم
زخم كف دست
اهداف
به حداقل رساندن خطر عفونت
فراهم كردن شرايط انتقال به بيمارستان
1) درصورت امكان، دستكش يكبار مصرف بپوشيد. يك پانسمان استريل يا يك لايه پوششي تميز را محكم روي زخم فشار دهيد و از مصدوم بخواهيد كه دست خود را به دور آن مشت كند. اگر مصدوم نمي تواند محكم پانسمان را فشار دهد، به او بگوييد كه مشت خود را با دست سالم فشار دهد.
2) انگشتان مصدوم را طوري باند پيچي كنيد كه روي لايه پوششي به حالت مشت دربيايد. انتهاهاي باند را روي نوك انگشتان گره بزنيد.
3) با يك آويز بالا نگهدارنده، دست مصدوم را بالا ببريد . شرايط انتقال مصدوم به بيمارستان را فراهم كنيد.
زخم در محل چين مفاصل
رگهاي خوني بزرگي از سمت داخل زانو و آرنج عبور ميكنند. اين رگها در صورتي كه قطع شوند، خونريزي بسيار شديدي ايجاد خواهند كرد. گامهاي ارايه شده در پايين صفحه، به كنترل خونريزي و شوك كمك خواهند كرد؛ البته اين گامها از رسيدن جريان خون به انتهاي اندام نيز جلوگيري ميكنند، بنابراين بايد مطمئن شويد كه گردش خون اين مناطق مناسب است.
اهداف
مهار خونريزي
پيشگيري از وقوع شوك و به حداقل رساندن آثار آن
فراهم كردن شرايط انتقال به بيمارستان
1) در صورت امكان، دستكش يكبار مصرف بپوشيد. يك پانسمان استريل يا يك قطعه پارچه تميز بدون كرك را روي محل آسيب فشار دهيد. براي حفظ لايه پوششي در محل خود، مفصل را محكم تا كنيد و روي زخم فشار وارد كنيد.
2) اندام را بلند كنيد و نگهداريد. در صورت امكان، به مصدوم كمك كنيد كه طوري دراز بكشد كه پاهايش در سطح بالاتري نگه داشته شود.
3) مصدوم را در وضعيت درماني نهايي، به بيمارستان منتقل كنيد. هر 10 دقيقه، گردش خون را در نواحي پايينتر از محل آسيب، بررسي كنيد. در صورت لزوم، مختصري از فشار روي زخم كم كنيد تا جريان خون انتهاي اندام به حالت طبيعي بر گردد و سپس دوباره فشار وارد كنيد.
جراحات شكم
زخم چاقو، زخم گلوله و آسيب له شدگي در شكم ميتوانند منجر به جراحات جدي و حتي جراحات تهديدكننده حيات شوند. امكان دارد اعضا يا رگهاي خوني عمقي بدن، سوراخ يا پاره و يا دريده شوند. شديد بودن جراحت ممكن است از روي علايمي مثل خونريزي خارجي يا بيرون زدن محتويات شكم آشكار باشد. به طور شايعتر، خونريزي و آسيب داخلي به صورت مخفي وجود دارد كه در صورت تأخير در درمان اورژانس، ميتواند كشنده باشد. به علاوه، جراحات شكم با خطر بالاي شوك و عفونت همراه هستند.
اهداف
به حداقل رساندن شوك
به حداقل رساندن خطر عفونت
فراهم كردن شرايط انتقال فوري به بيمارستان
1) در صورت امكان، دستكش يكبار مصرف بپوشيد. به مصدوم كمك كنيد تا روي يك سطح محكم (ترجيحاً يك پتو) دراز بكشد. لباسهاي سفت (مثل كمربند يا پيراهن تنگ) را شل كنيد.
2) يك پانسمان در محل جراحت قرار بدهيد و با استفاده از باند يا نوار چسب آن را محكم كنيد. اگر خون به داخل پانسمان نشت كرد، يك پانسمان يا لايه پوششي ديگر روي اولي قرار دهيد.
3) با مركز اورژانس تماس بگيريد و آمبولانس درخواست كنيد. در صورت ايجاد شوك، به درمان آن بپردازيد. علايم حياتي (سطح پاسخدهي، نبض و تنفس) را كنترل و ثبت كنيد.
هشدار!
- اگر مصدومي كه داراي زخم باز است دچار سرفه و استفراغ شد، محكم روي پانسمان را فشار دهيد تا از خارج شدن محتويات شكم از طريق زخم و آشكار شدن آنها، پيشگيري شود.
- به روده بيرون زده دست نزنيد. با استفاده از يك كيسه پلاستيكي يا يك سلفون آشپزخانه روي موضع را بپوشانيد تا از خشك شدن رودهها جلوگيري به عمل آيد. يك راه ديگر آن است كه يك پانسمان استريل به كار ببريد.
- اگر مصدوم بيهوش شد، راه تنفسي را باز و تنفس را كنترل نماييد؛ آماده باشيد تا در صورت لزوم، احياي تنفسي و ماساژ قفسهسينه را آغاز كنيد .مفصل « اقدامات نجاتدهنده حيات » را ببينيد. در صورتي كه مصدوم نفس ميكشد، او را در وضعيت بهبود، قرار دهيد و شكم را نگه داريد.
14)شوک
تعریف:
کاهش علایم حیاتی بدن به دلایل مختلف بلافاصله بعد از آسیب و یا با تأخیر که بر اثر ناتوانی دستگاه گردش خون در رساندن کافی به اعضای بدن، ایجاد میشود را شوک گویند که از یک ضعف تا یک وضعیت کشنده بر اثر آسیب شدید، متغیر است. در این حالت چون خون کافی به اعضای بدن نمیرسد، بدن شروع به مقابله با وضع موجود (کاهش خونرسانی) میکند. دفاع بدن در این حالت به صورتی است که باید حداکثر خون به اعضاء حیاتی مثل مغز و قلب رسیده و در مقابل به اعضاء کم اهمیتتر مثل پوست، روده و عضلات خون کمتری برسد زیرا که سلامت قلب و مغز ضروریتر است و “در حقیقت شوک دفاع بدن در برابر کاهش خونرسانی است”.این اختلال به سه دلیل میتواند بروز و یا پیشرفت کند:۱. کاهش قدرت قلب ۲. تغییر ناگهانی قطر رگهای خونی ۳. ناکافی بودن حجم مایع داخل عروقی
تقسیمبندی انواع شوک
- خونریزی
- از دست رفتن مایعات
شوک توزیعی (غیرخونریزی مثل اسهال و استفراغ)
- شوک عصبی
- شوک روانی (غش)
- شوک عفونی
- شوک آنافیلاکتیک
شوک قلبی
- سکته قلبی
- انسداد داخل یا خارج قلبی گردش خون
۱. شوک کاهش حجم خون(هایپوولمیک)
۲. شوک ناشی از اختلال کارکرد قلب(کاردیوژنیک)
۳. شوک ناشی از تغییرات قطر عروق(وازوژنیک)
الف) شوک عصبی(نوروژنیک)
بر اثر آسیبهای نخاعی، ضربه محکم به ستون فقرات یا سر و ایجاد درد و درک آن توسط سیستم عصبی و نهایتاً گشاد شدن ناگهانی عروق و سقوط شدید فشارخون، ایجاد میشود.
ب) شوک روانی(سایکوژنیک)
به علت اختلال موقت و گذرای خونرسانی به مغز برای چند لحظه ایجاد میشود مثل شنیدن خبر ناگهانی، خستگی مفرط، ایستادن طولانی و … .
ج) شوک عفونی( سپتیک)
شایعترین و مهمترین نوع شوک وازوژنیک است که ارگانیسمهای بیماریزا با آزاد کردن سم در تمام بافتهای بدن از طریق افزایش نفوذپذیری عروق و اتساع آنها و اختلال در کارکرد قلب، موجب بروز این شوک میشوند. مرگ و میر در شوک عفونی پیشرفته زیاد است(حدود ۵۰ درصد) که اکثراً به دلیل کاهش شدید فشارخون و نارسایی چند عضو اتفاق میافتد.
د) شوک حساسیتی(آنافیلاکتیک)
علایم شوک:در مراحل مختلف شوک و انواعی از شوک نظیر شوک عفونی یا حساسیتی نشانهها و علایم متفاوتند ولی به طور کلی علایم شوک عبارتند از :رنگپریدگی پوست- پوست سرد و مرطوب- نبض تند و ضعیف- تنفس تند و سطحی- کاهش فشارخون(علامت دیررس)- کاهش درجه حرارت بدن- مردمکهای گشاد- تهوع و استفراغ- اضطراب- بیقراری- کاهش سطح هوشیاری یا بیهوشی- تشنگی- گیجی و منگی.
کمکهای اولیه :
بهترین درمان شوک پیشگیری از آن است. بنابراین اگر برای کسی حادثهای اتفاق افتاده (مثلاً تصادف کرده) که احتمال میدهید دچار شوک شود ولی هنوز علایم شوک را نشان نمیدهد، با این حال اقدامات درمانی شوک را در مورد وی اجرا کنید تا دچار شوک نشود.
این اقدامات عبارتند از :
۱- کنترل و باز نگه داشتن راههای هوایی مصدوم و جلوگیری از آسپیره کردن مواد استفراغی.
۲- دادن اکسیژن.
۳- کنترل خونریزی.
۴- آتلبندی محل شکستگی.
۵- مریض را به پشت دراز کرده و پاهایش را حدود ۳۰- ۲۰ سانتیمتر بلند کنید. نکته مهم اینکه اگر با این کار تنفس مصدوم مشکل شد فوراً پاها را پایین بیاورید و یا اگر احتمال شکستگی پا یا ستون فقرات میرود، پاها را بلند نکنید.
۶- جلوگیری از دفع حرارت بدن مصدوم به وسیله پیچیدن وی درون پتو یا لحاف یا هر چیز مشابه آن، توجه داشته باشید که با حرارت خارجی (بخاری) مصدوم را گرم نکنید.
۷- درصورتی که مصدوم بیهوش نبوده و استفراغ ندارد به او مایعات بدهید.
۸- کنترل علایم حیاتی را هر ۵ دقیقه یک بار به عمل آورید.
* واکنش حساسیتی شدید (شوک آنافیلاکتیک)
اغلب مردم فکر میکنند حساسیت تنها باعث التهاب، خارش یا دیگر مشکلات کوتاه مدت میشود که با رفع عامل ایجادکننده برطرف میگردند ولی واکنشهای شدیدتری به بعضی مواد خوراکی یا تزریقی وجود دارد که شوک آنافیلاکتیک نامیده میشود. این شوک میتواند در عرض چند دقیقه یا حتی چند ثانیه ایجاد شده و اگر فوراً درمان نشود میتواند به مرگ بیانجامد. بعضی خوراکیهای خاص مانند آجیل، صدف، ماهی یا بعضی داروها مانند پنیسیلین خوراکی، نیش زنبور عسل یا زنبور قرمز، تزریق داروهایی مانند پنیسیلین یا واکسن کزاز میتوانند در افراد حساس باعث واکنشهای شدید و سریع شوند. تقریباً یک درصد مردم حساسیت شدیدی نسبت به نیش حشرات دارند.پاسخ حساسیتی شدید (شوک آنافیلاکتیک) زمانی ایجاد میشود که فرد با ماده حساسیتزایی برخورد کند و قبلاً نیز سابقه برخورد با آن را داشته و بدن فرد آن را به عنوان مهاجم بشناسد. در این صورت پادتنی به نام IgE تولید میگردد. سپس پادتنها و دفاع میزبان با ماده حساسیتزا که برای بار دوم وارد بدن شده، برخورد کرده و مواد شیمیایی(مانند هیستامین) آزاد میشوند. این مواد در ریهها، عروق خونی، رودهها و پوست اثرات ناخوشایندی را ایجاد میکنند. این شوک یکی از شرایط تهدیدکننده حیات به شمار میآید. ۸۰-۶۰% مرگهای ناشی از شوک آنافیلاکتیک به علت ناتوانی در تنفس میباشد و علت آن تورم و انسداد راههای هوایی است. علت دوم این مرگها (حدود ۲۴% مرگها)، شوک است که به علت کافی نبودن خون در گردش میباشد.
علایم و نشانههای شوک آنافیلاکتیک:
سرفه، عطسه، خسخس صدا تورم صورت، زبان و دهان تنفس دشوار تهوع و استفراغ سفتی و تورم گلو سرگیجه
خارش و سوزش شدید انقباض عضلات شکم(کرامپ شکمی) ,بثورات یا کهیر پوستی متمایل به آبی شدن (سیانوز) اطراف لبها و دهان .در شوک حساسیتی علاوه بر انجام سایر کمکهای اولیه شوک، تزریق آدرنالین(اپینفرین) توسط امدادگران مجاز است.
15)ایست قلبی
بعد از اينكه مطمئن شديم تنفس بيمار برقرار است و يا اينكه احياي تنفسي را آغاز كرديم بايد وضعيت قلبي او بررسي شود. ادامه تنفس مصنوعي در حالتي كه قلب مصدوم نمي زند كار بيهوده اي است زيرا خوني جريان پيدا نمي كند تا بتواند اكسيژن ارسالي را به بافتها برساند. بنابراين بالافاصله بعد از اينكه ما ٤ تنفس اوليه را به مصدوم داديم بايد وضعيت قلب را بررسي كنيم. منتها نكته مهم اين است كه تا زماني كه از فقدان ضرابان قلب مطمئن نشده ايم، ماساژ قلبي يا كمپرس قلبي انجام نمي دهيم. اگر ببينيم نبض بيمار هم ضعيف است اجازه مي دهيم كه قلب به همان شكل، ضربان خودش را ادامه دهد و نياز به كمپرس كردن و ماساژ دادن نيست.
براي اينكه مطمئن شويم ضربان قلب وجود دارد، بهترين و مهمترين راه براي تست نبض، نبض ناحيه ي گردني است كه با قرار دادن دو انگشت در كنار حنجره و عضلات گردني مي توانيم ضربان نبض را حس كنيم. براي كنترل نبض اين كار به جهت نزديكي به قلب مطمئن تر است. بعد از اينكه مطمئن شديم بيمارضربان قلب ندارد بايد اقدام به ماساژ قلبي كنيم. اولين قدم قرار دادن مصدوم روي يك سطح سفت است. بطور مثال اگر مصدوم روي يك تخت فنري است نبايد اقدام به ماساژ قلبي كنيم زيرا در اين حالت ماساژ قلبي بي تاثير است. سپس بايد در كنار مصدوم زانو زد و زاويه اي كه دستها و آرنج با قفسه سينه دارند بايد كاملاً عمود بر قفسه سينه ي مصدوم باشد. دستها در نيمه پايين جناق سينه و گودي قسمت برجستگي كف دست، در قسمت رو به پايين جناق سينه قرار گيرد و انگشتان هردو دست در هم فرو رود و سپس اقدام به ماساژ قلبي شود.نشانه ي ايست قلبي، درد شديد در قفسه سينه و بين استخوان جناق است و اين درد سينه به پشت، دست چپ و گردن هم سرايت مي كند. دومين نشانه ي ايست قلبي عرق شديد بدن است. همچنين رنگ پريدگي، نبض ضعيف، احساس تهوع، ترس و اضطراب، از پيامدهاي ديگر ايست قلبي است.
چگونه مي توانيم فردي را كه دچار ايست قلبي شده است از مرگ نجات دهيم؟
۲- سر مصدوم را به عقب بر گردانيم. اين كار به خاطر اين است كه مجراي تنفسي مصدوم باز شود و او بتواند تنفس كند.
3- اگر دندان مصنوعي يا جسم خارجي وجود دارد بايد از دهانش خارج کنيم.
4- ماساژ قلبي را شروع مي کنيم. انتهاي کف دست را روي جناق سينه مي گذاريم و با هر دو دست 3 تا 5 سانتي متر بطور عمود فشار وارد مي کنيم.
در ماساژ قلبي محل گذاشتن دست بسيار مهم است. در انتهاي جناق سينه ضايعه کوتاهي وجود دارد که حدود 2 انگشت بالاتر از آن محل گذاشتن دست است. کف دست کمک کننده بايد بر روي همين منطقه قرار گيرد نه بالاتر و نه پايين تر. چون در زير همان منطقه قلب قرار دارد. به اين ترتيب با فشار دست قلب وادار به ادامه فعاليت مي شود. دست ما بايد بين 5-3 سانتي متر روي قفسه سينه فشار وارد کند. چه تعداد ماساژ قلبي لازم است؟ معمولاً بين 100- 80 بار در دقيقه بايد ماساژ قلبي بدهيم تا مطمئن باشيم يک ماساژ قلبي مؤثر داده شده است. اگر ماساژ قلبي و تنفس مصنوعي توسط يک نفر انجام شود بايد به ازاي هر 15 ماساژ قلبي دو بار تنفس به مصدوم داده شود. ولي اگر اين کار توسط دو نفر انجام گيرد به ازاي هر 5 ماساژ قلبي يک تنفس به فرد مصدوم داده مي شود. اين کار بايستي با خونسردي کامل انجام گيرد. آخرين نکته اينکه اگر ماساژ قلبي و فشردن قفسه سينه به صورت صحيح صورت نگيرد چه بسا مي تواند منجر به شکسته شدن دنده ها و جناق سينه شود که خود اين شکستگي مي تواند موجب آسيب رسيدن به ريه ها، طحال و ... مصدوم شود.
منابع :
http://napteam.com
http://www2.irib.ir/
http://ylym.wordpress.com//
http://www.academist.ir /