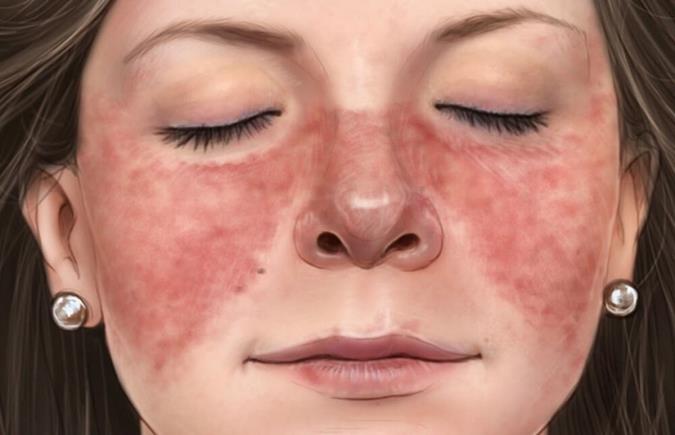
بیماری لوپوس چیست؟
لوپوس (Lupus) یک بیماری خودایمنی است که علاوه بر التهاب و تورم، نشانههای زیاد دیگری هم دارد. نشانههای این بیماری در افراد مختلف متفاوت است و هر فرد بیمار به شکلی خاص با این عارضه دست به گریبان خواهد بود. برخی از افراد تنها علائم خفیف این بیماری را دارند و برخی دیگر بسیاری از علائم وخیم این بیماری را نشان میدهند.لوپوس اریتماتوز سیستمیک SLE یک بیماری خودایمنی مزمن است که می تواند ارگانهای متعددی بخصوص پوست ،مفاصل،خون ،کلیه ها وسیستم عصبی مرکزی را در بدن درگیر کند. منظور از "مزمن بودن " این است که بیماری می تواند برای یک مدت طولانی باقی بماند. منظوراز "خودایمنی ،"وجود اختلالی است در سیستم ایمنی که در آن سیستم ایمنی بجای محافظت بدن در مقابل ویروس ومیکروب ،به بافت های خود بیمار حمله می کند.
نامگذاری" لوپوس اریتماتو سیستمیک" به اوایل قرن بیستم بر می گردد. منظور از "سیستمیک" این است که تعداد زیادی از ارگانهای بدن در گیر می شوند. کلمه "لوپوس" ازکلمه لاتین بمعنی "گرگ " مشتق شده وبه بثورات پوستی پروانه ای شکل خاص روی صورت این بیماران ، که مشابه طرح سفید رنگ روی صورت گرگ هستند ،اطلاق می گردد. واژه"اریتماتوز"بزبان یونانی بمعنی" قرمز" است وبه قرمزی بثورات پوستی اطلاق می گردد.
علائم بیماری لوپوس در بسیاری از افراد به سرعت ظاهر شده و بعد از مدتی بهبود پیدا میکنند، بنابراین معمولاً علائم بیماری لوپوس به راحتی نادیده گرفته میشوند.
از آنجایی که نشانههای اولیه این بیماری در بیماریهای دیگر هم دیده میشوند، بروز آنها در بدن به معنی ابتلای فرد به بیماری لوپوس نیست.
این بیماری چقدر شایع است؟
لوپوس در سراسر دنیا شناخته شده است. بنظر می رسد که بیماری در امریکایی-افریقایی ها، اسپانیایی ها، آسیایی ها و بومی های امریکایی شایع تر باشد. در اروپا شیوع لوپوس 2500/1 می باشد وحدود 15% ازهمه بیماران لوپوسی قبل از 18 سالگی تشخیص داده می شوند.شروع لوپوس قبل از 5 سالگی نادر می باشد وقبل از سن بلوغ ناشایع است.اگر لوپوس قبل از 18سالگی بروز نماید پزشکان از اسامی مختلف مثل لوپوس کودکان pediatric SLE ، لوپوس نوجوانان juvenile SLE ، لوپوس با شروع دوران کودکی childhood- onset SLE استفاده می کنند. اغلب ، خانمهای در سنین باروری 45-15سالگی مبتلا می شوند ودر این گروه سنی،نسبت خانمها به آقایان 9 به 1 می باشد. قبل از بلوغ میزان ابتلا در آقایان بالاتر است وحدود یک بیمار از هر 5 کودک مبتلا به لوپوس ، مذکر هستند.علل این بیماری چیست ؟
لوپوس یک بیماری مسری نیست ، بلکه بیماری خودایمنی است که در آن سیستم ایمنی تواناییش را برای افتراق گذاشتن بین عوامل خارجی وسلولها وبافت خودی را از دست داده است. سیستم ایمنی دچار اشتباه شده ودر بین سایر عوامل ،اتوآنتی بادی هایی را تولید می کند که سلولهای طبیعی خود فرد را بعنوان خارجی تلقی کرده وبه آنها حمله می کنند. نتیجه یک واکنش خودایمنی این است که در اعضای خاصی ( مثل مفاصل ، کلیه ها ، پوست وغیره ) ا التهاب بوجود میاید. منظور از التهاب این است که قسمتهای درگیر بدن گرم ،قرمز، متورم وبعضی وقتها دردناک میشوند.اگر علایم التهاب طول بکشد ،چنانچه درلوپوس دیده می شود ،بافتها رادچار آسیب شده وعملکرد طبیعی آنها مختل می گردد.بهمین دلیل ،هدف درمان در لوپوس کم کردن التهاب است.عوامل خطر ارثی متعدد همراه با فاکتورهای محیطی اتفاقی مسئول این پاسخ ایمنی غیر طبیعی در نظر گرفته می شوند..مشخص شده که عوامل متعددی از جمله عدم تعادل سطح هورمونی درهنگام بلوغ ، استرس وعوامل محیطی مثل مواجهه با نور خورشید ، عفونتهای ویروسی وداروها (مثل ایزونیازید ،هیدرالازین ،پروکا یین آمید ، داروهای ضد تشنج (می توانند بعنوان شروع کننده بیماری لوپوس باشند.
• محیط: ارائه دهندگان خدمات بهداشتی محرکهای احتمالی مانند سیگار کشیدن، استرس و قرار گرفتن در معرض سموم مانند گرد و غبار سیلیس را به عنوان علل احتمالی لوپوس شناسایی کردهاند.
• ژنتیک: بیش از ۵۰ ژن مرتبط با لوپوس شناسایی شده است. علاوه بر این، داشتن سابقه خانوادگی لوپوس ممکن است فرد را در معرض خطر بیشتری برای این بیماری قرار دهد.
لوپوس میتواند ژنتیکی باشد
• هورمونها: برخی از مطالعات نشان میدهد که سطح غیر طبیعی هورمون، از جمله افزایش سطح استروژن، میتواند به ایجاد لوپوس کمک کند.
• عفونتها: ارائه دهندگان خدمات بهداشتی هنوز در حال مطالعه ارتباط بین عفونتهایی مانند سایتومگالوویروس و اپشتین بار و علل ابتلا به لوپوس هستند.
• داروها: استفاده طولانی مدت از برخی داروهای خاص، مانند هیدرالازین (آپرسولین)، پروکائین آمید (پروکانیدید) و کینیدین، با ایجاد نوعی از لوپوس معروف به لوپوس اریتماتوز ناشی از دارو (DIL) همراه بوده است. همچنین، بیمارانی که داروهای بلاک کننده TNF را برای شرایطی مانند آرتریت روماتوئید (RA)، بیماری التهابی روده (IBD) و اسپوندیلیت آنکیلوزان مصرف میکنند، میتوانند دچار DIL شوند. اگرچه نادر، تتراسایکلینها، مانند مینوسیکلین، که میتواند برای درمان آکنه و روزانه استفاده شود، میتوانند باعث ایجاد DIL نیز شوند.
همچنین ممکن است هیچ یک از دلایل احتمالی شناخته شده لوپوس که در اینجا ذکر شده است را تجربه نکرده باشید و هنوز هم بیماری خود ایمنی داشته باشید.
آیا این بیماری ارثی است ؟
لوپوس می تواند بصورت فامیلی دیده شود.کودکان یکسری فاکتورهای ژنتیکی که هنوز شناخته شده نیستند رااز والدینشان به ارث می برند که ممکن است آنها را مستعد ابتلا به لوپوس کند.در حالیکه ابتلا ی قطعی به لوپوس را نداشته باشند.در عینحال که احتمال گرفتن بیماری لوپوس برای آنها بیشتراست. برای مثال ،در دوقلوهای همسان ،اگر یک قل مبتلا به لوپوس باشد ، خطر گرفتن لوپوس در قل دیگر بیشتر از 50% نیست.هیچ تست ژنتیکی یا تشخیص قبل از تولد برای لوپوس وجود ندارد.آیا می توان ار ابتلا به بیماری لوپوس جلوگیری کرد؟
از لوپوس نمی توان پیشگیری کرد ،اگرچه ،کودک مبتلا باید از تماس با شرایط خاصی که ممکن است باعث به راه افتادن بیماری و یا عود بیماری شود (مثل تماس با نور خورشید بدون استفاده از ضد آفتاب ،بعضی از عفونتهای ویروسی ، استرس ،هورمونها وداروهای خاص ) اجتناب کند.علائم اولیهی بیماری لوپوس
علائم اولیهی بیماری لوپوس عبارتند از:* خستگی
* تب
* ریزش مو
* بثورات پوستی (rash)
* مشکلات ریوی
* مشکلات کلیوی
* التهاب مفاصل
* مشکلات گوارشی
* مشکلات تیروئیدی
* خشکی دهان و چشمها
1- خستگی
90 درصد افراد مبتلا به لوپوس احساس خستگی بیش از حد را به پزشک معالج خود گزارش میدهند. برخی از افراد چرت کوتاه عصرگاهی را برای رفع خستگی خود انتخاب میکنند، ولی خوابیدن بیش از حد در عصر در نهایت به بیخوابی (insomnia) در شب می انجامد.اگر فرد در طول روز فعال باشد و فعالیتهای روزانهی خود را به درستی انجام دهد، میتواند سطح انرژی بدن خود را در سطح مناسبی قرار دهد. البته رسیدن به این هدف چندان ساده نیست و فرد باید برای رسیدن به این هدف بسیار تلاش کند. اگر فرد بیش از حد احساس خستگی کند، بهتر است که با پزشک معالج خود مشورت کند. برخی از عواملی که باعث ایجاد خستگی بیش از حد شده اند، به راحتی قابل درمان هستند.
.png)
2- تب بدون علت مشخص
یکی دیگر از علائم بیماری لوپوس که در مراحل اولیه ظاهر میشود تب خفیف بدون داشتن علت مشخص است. فرد معمولا بین 36.9 درجه سانتی گراد تا 38.3 درجه سانتی گراد تب میکند و از آنجایی که درجه تب خفیفی دارد، احساس نیاز برای مراجعه به پزشک ندارد. افراد مبتلا به لوپوس به صورت مرتب این نوع از تب را تجربه میکنند.تب خفیف میتواند نشانهای از وجود التهاب یا عفونت باشد. اگر فرد مرتب تب خفیف داشته باشد، باید هر چه سریعتر به پزشک معالج خود مراجعه کند.
3- ریزش مو
موهای کم پشت معمولا از جمله علائم بیماری لوپوس هستند که در مراحل اولیهی این بیماری دیده میشوند. ریزش مو ناشی از التهاب پوست سر است. برخی از افراد مبتلا به لوپوس در حجم و اندازهی زیادی موی خود را از دست میدهند و شدت ریزش مو در افراد دیگر به آهستگی خواهد بود.علاوه بر موی سر، موی ابرو، موی ریش، موی بدن و مژهی افراد مبتلا به لوپوس هم میتواند دچار ریزش شود. از طرفی افراد مبتلا به لوپوس مشکلی به نام موی لوپوسی (lupus hair) را تجربه خواهند کرد که در آن مو از حالت عادی آن شکننده تر خواهد بود.
اگر لوپوس درمان شود، در نهایت موی تازه به جای موی از دست رفته رشد خواهد کرد ولی اگر روی سر فرد ضایعهایی پوستی ایجاد شود، موی از دست رفته احتمالاً دیگر رشد نخواهد کرد.

4- ضایعات و دانههای پوستی
یکی از آشکار ترین علائم بیماری لوپوس بثورات پوستی است که به شکل و ظاهر یک پروانه بر روی تیغهی بینی و هر دو گونه ظاهر میشوند. چیزی در حدود ۵۰ درصد افراد مبتلا به لوپوس این بثورات پوستی را بر روی سطح بدن خود تجربه میکنند. این بثورات میتواند ناگهان و یا در هنگام قرار گیری در معرض آفتاب ظاهر شوند. گاهی هم این بثورات قبل از شدت یافتن باقی علائم بیماری لوپوس ظاهر میشوند.از طرفی لوپوس باعث ایجاد ضایعاتی در سایر نقاط بدن میشود که باعث ایجاد احساس خارش نمیشوند. در موارد نادر لوپوس میتواند باعث ایجاد کهیر (hives) در بدن شود. بسیاری از افراد مبتلا به لوپوس به نور خورشید و حتی نورهای مصنوعی بسیار حساس هستند. در مواردی نوک انگشتان دست و پای افراد مبتلا بی رنگ خواهد شد.
5- مشکلات ریوی
التهاب ریوی از جمله دیگر علائم بیماری لوپوس است. ریهها ملتهب شده و تورم ناشی از این التهاب حتی به رگهای ریوی هم سرایت میکند، حتی در مواردی این التهاب دیافراگم را هم درگیر میکند. همهی این مشکلات درد بسیار زیادی را در هنگام تنفس در قفسهی سینه ایجاد خواهد کرد. از این عارضه تحت عنوان درد سینهی پلوریت یا التهاب پردهی جنب (pleuritic chest pain) یاد میشود.با گذشت زمان مشکلات تنفسی ناشی از بیماری لوپوس به کاهش حجم ریه خواهد انجامید. دردهای سینهی مداوم و نفس کم آوردن از جمله علائم این مشکل هستند. ماهیچههای تشکیل دهندهی دیافراگم بسیار ضعیف شده و در تصاویر سیتی اسکن بالاتر از حالت عادی دیده خواهند شد.
6- التهاب کلیوی
فرد مبتلا به لوپوس به نوعی خاص از التهاب کلیوی تحت عنوان نفریت (nephritis) مبتلا خواهد شد. این التهاب اجازه نمیدهد که کلیهها به آسانی مواد سمی و اضافی را از خون فیلتر کنند. معمولاً 5 سال بعد از شروع بیماری لوپوس، فرد به نفریت مبتلا خواهد شد.علائم این التهاب کلیوی عبارتند از:
* ورم پا
* فشار خون بالا
* خون در ادرار
* ادرار تیره
* تکرر ادرار خصوصاً در شب
* درد پهلوها
علائم اولیه ممکن است قابل توجه نباشند، بنابراین لازم است که کلیهها بعد از ابتلای فرد به لوپوس به دقت تحت نظر باشند. اگر التهاب کلیوی درمان نشود در نهایت منجر به end-stage renal disease (ESRD) خواهد شد.
7- مفاصل دردناک و متورم
التهاب میتواند باعث درد، خشکی، بیحسی و تورم مفاصل به خصوص در صبح شود. این مشکل در ابتدا خفیف است و به تدریج بدتر خواهد شد. اگر داروهای مسکن معمول در این مورد اثربخش نباشند فرد باید به پزشک مراجعه کند. پزشک بررسی میکند که این مشکل مفصلی در نتیجهی لوپوس رخ داده یا آرتریت و التهاب مفاصل (arthritis) عامل آن است.
8- مشکلات گوارشی
برخی از افراد مبتلا به لوپوس به تناوب سوزش سر دل (heart burn) و رفلاکس اسیدی معده (acid reflux) و دیگر مشکلات گوارشی را تجربه میکنند.برخی داروهای آنتی اسیدی که بدون نیاز به نسخهی پزشک میتوان به آنها دسترسی پیدا کرد، برای درمان علائم نه چندان حاد بیماری لوپوس مورد استفاده قرار میگیرند.
اگر فرد مبتلا به تناوب از سوزش سر دل و رفلاکس اسیدی معده شکایت داشته باشد، به او توصیه میشود که مقدار غذای خود را کم کرده و از مصرف نوشیدنیهای کافئین دار خودداری کند. از طرفی فرد نباید بلافاصله بعد از خوردن غذا دراز بکشد. اگر این علائم ادامه داشته باشند، فرد باید هر چه سریعتر به پزشک مراجعه کند.
9- مشکلات تیروئیدی
ابتلای افراد مبتلا به لوپوس به بیماری تیرووئید خود ایمنی عارضهی شایعی است. تیروئید مسئول کنترل متابولیسم بدن است. اگر تیروئید به درستی کار خود را انجام ندهد اندامهای مهم و حیاتی بدن همچون مغز، قلب، کلیه و کبد نمیتوانند به درستی کار خود را انجام دهند. از طرفی مشکلات تیروئیدی میتواند باعث کاهش و افزایش وزن، خشکی پوست و مو و تغییر خلق و خو شود.زمانی که غدهی تیرویید به اندازهی کافی کار خود را انجام ندهد، فرد به کم کاری تیرویید یا هیپوتیروئیدیسم (hypothyroidism) مبتلا خواهد شد. برعکس اگه این غده بیش از اندازه فعال شود، فرد به پرکاری تیرویید یا هاپیرتیروئیدیسم Hyperthyroidism مبتلا خواهد شد. برای اینکه سرعت متابولیسم بدن به حالت طبیعی خود برگردد، فرد درمانهای مورد نیاز را دریافت خواهد کرد.
10- خشکی دهان و چشمها
اگر فرد به لوپوس مبتلا باشد، احتمالاً این نشانهی معروف بیماری را تجربه کرده است. علت این است که بسیاری از افراد مبتلا به لوپوس از سندروم شوگرن (Sjogren’s disease) – نوعی بیماری خود ایمنی – هم رنج میبرند.در سندروم شوگرن غدد اشکی و غدد بزاقی عملکرد درست خود را از دست داده و سلولهای لنفوسیتها (lymphocytes) در این غدد تجمع میکنند. برخی زنان مبتلا به لوپوس و سندروم شوگرن از خشکی پوست و ناحیهی تناسلی هم شکایت میکنند.
سایرعلائم بیماری لوپوس
لیست علائم بیماری لوپوس بسیار طولانی است. آفت دهانی، گرههای لنفی بزرگ شده، درد عضلانی، درد سینه، پوکی استخوان و افسردگی از دیگر علائم بیماری لوپوس هستند.در موارد نادر کم خونی، سرگیجه و تشنج از جمله علائم این بیماری هستند. خوشبختانه همهی علائم گفته شده در همهی افراد رخ نمیدهد، در حالی که یک علامت جدید از بیماری ظاهر میشود، علامت دیگر از بین میرود.
بیماری چطور تشخیص داده می شود؟
تشخیص لوپوس بر اساس مجموعه ایی از علایم (مثل درد ) ،نشانه ها ئی(مثل تب ) و آزمایشات خون وادرار وبعداز رد کردن سایر بیماریها داده می شود.همه علایم ونشانه ها در یک زمان مشخص وجود ندارد وهمین باعث می شود که تشخیص سریع لوپوس مشکل باشد.برای کمک به تشخیص لوپوس از سایر بیماریها ،پزشکان انجمن روماتولوژی امریکا یک لیست از 11 معیار را تهیه کرده اند که وقتی مجموعه ایی از آنها باشند ،تشخیص لوپوس را مطرح می کند.این معیارها بعضی از شایع ترین علایم واختلالات مشاهده شده در بیماران لوپوسی را نشان می دهد. برای تشخیص رسمی لوپوس ، بیمار باید حداقل 4 مورد از این 11 معیار رادر هر زمانی از شروع بیماری داشته باشد. گرچه پزشکان ماهرمی توانند تشخیص لوپوس را حتی در حضور کمتر از 4 معیار نیز مطرح نمایند.
بثورات پوستی " بال پروانه ایی"
بثورات پوستی قرمز رنگی است که روی گونه ها وپل بینی ایجاد می شود.افزایش حساسیت به نورخورشید (فتوسنسیتیویتی )
فتوسنسیتیویتی : یک افزایش واکنش پوست نسبت به نور خورشید است . پوست پوشیده شده توسط لباس معمولادرگیر نمی شود.لوپوس دیسکویید
بثورات گرد و سکه ایی شکل با سطح برجسته وپوسته ریزی دهنده است که روی صورت ،پوست سر، گوش ها و،سینه یا بازوها ظاهر می شود .جای ضایعات بعداز بهبود باقی می ماند . ضایعات دیسکویید در کودکان سیاهپوست شایعتر از سایر نژاد ها می باشد.زخمهای مخاطی
زخمهای کوچکی هستند که در دهان یا بینی ایجاد میشوند.معولا بدون درد هستند ولی زخمهای بینی ممکن است منجر به خونریزی از بینی شود.آرتریت (التهاب مفصل)
آرتریت اکثر کودکان مبتلا به لوپوس را گرفتار می کند. آرتریت موجب درد و تورم مفاصل دست، مچ دستها ، آرنجها، زانوها و سایر مفاصل دست ها و پاها می شود. درد ممکن است مهاجر باشد یعنی از یک مفصل به مفصل دیگر تغییر مکان دهد. درد ممکن است دو مفصل مشابه را در دو طرف بدن درگیر نماید. آرتریت در لوپوس باعث تغییرات دایمی و(د فرمیتی = تغییر شکل اندامها ) نمی شود.پلوریت (التهاب پلور)
"پلوریت" به التهاب پلور،که پرد ه احاطه کننده ریه هاست گفته می شود و"پریکاردیت" به التهاب پریکاردیوم که پرده احاطه کننده قلب است گفته می شود. التهاب این بافتهای ظریف و نازک موجب تجمع مایع در اطراف قلب و ریه ها می شود. پلوریت باعث نوع خاصی از درد قفسه سینه می شود که با تنفس و دم عمیق بدترمی شود.درگیری کلیه
درگیری کلیه ها: تقریباً در همه کودکان مبتلا به لوپوس مشاهده می شود که دامنه آن می تواند از درگیری خیلی خفیف تا بسیار شدید باشد. معمولاً در شروع بیماری ، بدون علامت هستند و تنها در آزمایش ادرار و آزمایشهای خون که عملکرد کلیه را نشان می دهد.، مشخص میشوند. در کودکان با آسیب قابل توجه کلیه ها ، ممکن است خون و پروتیین در ادرار و ورم خصوصاً در نواحی ساق پاها و پاها دیده شود.سیستم عصبی مرکزی
درگیری سیستم عصبی مرکزی: شامل سردرد، تشنج و تظاهرات عصبی -روانی مثل اختلال در تمرکز وحافظه، اختلالات خلقی، افسردگی و سایکوز(یک اختلال ذهنی جدی که تفکر و رفتار فرد را دچارآشفتگی می کند) می شود.اختلالات سلولهای خونی
آین اختلالات توسط آنتی بادی های ضد عوامل خودی (اتوآنتی بادی ) که به سلولهای خونی حمله می کنند، ایجاد می شود . فرآیند تخریب گلبولهای قرمز(که اکسیژن را از ریه ها به بافتها منتقل می کنند) "همولیز"نامیده می شود و ممکن است باعث ایجاد کم خونی ناشی از همولیز(آنمی همولیتیک) شود. این تخریب سلولی ممکن است آهسته و نسبتاً خفیف باشد و یا بسیار سریع باشد و موجب به وجود آمدن فوریت های پزشکی گردد.کاهش در تعداد گلبولهای سفید خون "لُکوپنی "نامیده می شود و وقوع آن درلوپوس معمولاً خطرناک نمی باشد.
کاهش تعداد پلاکت های خون "ترومبوسیتوپنی"نامیده می شود. کودکانی که دچار کاهش تعداد پلاکت شد ه اند، براحتی دچار خونمردگی زیر پوستی و خونریزی در قسمتهای مختلف نظیر دستگاه گوارش، دستگاه ادراری، رحم، ویا مغز می شوند.
اختلالات ایمنولوژیک
این اختلالات به علت حضور آنتی بادی های ضد خودی (اتوآنتی بادی ) موجود در گردش خون که در بیماری لوپوس یافت می شود ایجاد می گردد.الف :حضور آنتی بادیهای بر علیه فسفولیپید
ب: آنتی بادیهای ضد DNA آنتی بادی هایی هستند که مستقیما برعلیه مواد ژنتیکی موجود در سلولهای بدن تولید می شوند.این آنتی بادیها عمدتا در لوپوس یافت می شوند. این آزمایشات باید مرتباً تکرار شود زیرا بنظر میرسد که مقدارآنتی بادی بر علیه DNA در زمانی که لوپوس فعال است ،افرایش پیدا میکند و اندازه گیری سطح آن می تواند به پزشک در اندازه گیری میزان ودرجه فعالیت بیماری کمک کند
ج: آنتی بادی برعلیه اسمیت آنتی اسمیت Anti –sm antibodies نام آن از نام نخستین بیمار (خانم اسمیت ) که این آنتی بادی در خون وی کشف شد، گرفته شده است این آنتی بادی های ضد خودی (اتوآنتی بادی) تقریبا انحصاراً درلوپوس دیده می شود واغلب به تایید تشخیص کمک می کند.
آنتی بادی های ضد هستهANA-
این آنتی بادیها ی ضد خودی مستقیما بر علیه هسته سلول ایجاد می شوند . تقریبا در خون اکثر بیماران لوپوسی پیدا می شوند.با این وجود، یک تست مثبت ANA بتنهایی لوپوس را اثبات نمی کند ، چون این تست ممکن است در سایر بیماریها نیز مثبت شود وحتی بصورت مثبت ضعیف در 15-5% کودکان سالم نیز دیده می شود.
این آزمایشها چه اهمیتی دارند؟
تستهای آزمایشگاهی می توانند به تشخیص بیماری لوپوس و تصمیم گیری برای درگیری یا عدم درگیری اعضا ی داخلی کمک کنند. انجام آزمایشهای منظم خون و ادرار برای کنترل کردن فعالیت و شدت بیماری الزامی هستند و همچنین میزان تحمل وموفقیت درمان دارویی را تعیین می کنند.چندین تست آزمایشگاهی وجود دارند که می توانند برای تشخیص لوپوس ، در تصمیم گیری برای اینکه چه دارویی تجویزشود ، در ارزیابی کردن عملکرد داروهای تجویز شده و در کنترل التهاب لوپوس کمک کننده باشند.آزمایشات بالینی روتین : این تستها حضور یک بیماری سیستمیک فعال با درگیری اعضای متعدد را نشان می دهد.
سرعت رسوب گلبولهای قرمز ESR و پروتئین C واکنشی CRP هر دو در التهابات افزایش پیدا میکنند. CRP در لوپوس می تواند طبیعی باشد ، درحالیکه ESR بالا است .افرایش CRP می تواند نشان دهنده اضافه شدن عفونت باشد..
شمارش کامل سلولهای خونی CBC ممکن است کم خونی ، کاهش پلاکت وگلبولهای سفید را نشان دهد.
الکتروفورز پروتئینهای سرم ممکن است افزایش گاما گلوبینها رانشان دهد.(که نشان دهنده آفزایش التهاب وتولید اتوآنتی بادی می باشد).
سطح پایین آلبومین ممکن است نشانه درگیری کلیه باشد.
مجموعه آزمایشات بیوشیمی روتین ممکن است درگیری کلیه (با افزایش در نیتروژن اوره خون BUN وکراتینین ، تغییر در غلظت الکترولیتها ) ، آزمایشهای غیرطبیعی در عملکرد کبد ودرگیری عضلات ( افزایش آنزیمهای عضله ) را نشان دهد.
آزمایشهای عملکرد کبد وآنزیمهای عضلانی : چنانچه درگیری کبد یا عضله وجود داشته باشد ، سطح این آنزیمها افزایش می یابد.
آزمایش ادراردر زمان تشخیص لوپوس ودر طی پیگیری بیماری، برای تعیین درگیری کلیه بسیار اهمیت دارد. تجزیه ادرار می تواند علایم مختلفی ازالتهاب در کلیه مثل وجود گلبولهای قرمز یا حضور مقدار زیادی پروتیین را نشان دهد. گاهی از اوقات جمع آوری ادرار 24 ساعته از کودکان مبتلا به لوپوس ،درخواست می شود.که به این طریق ،میتوان درگیری زودرس کلیه را مشخص کرد.
سطح کمپلمانها : پروتیین های کمپلمان قسمتی از سیستم ایمنی ارثی هستند. کمپلمانهای خاص مثل C3,C4 ممکن است در واکنشهای ایمنی مصرف شود وسطح پایین این پروتیین ها علامتی از حضوربیماری فعال ، بخصوص بیماری کلیه می باشد.
امروزه تعدادزیادی از سایر آزمایشات برای ارزیابی اثرات لوپوس روی قسمتهای مختلف بدن دردسترس است. اغلب وقتی که کلیه درگیرباشد بیوپسی (خارج کردن تکه کوچکی از بافت) ازکلیه انجام می شود.بیوپسی کلیه اطلاعات با ارزشی در مورد نوع ، درجه درگیری وسن ضایعه لوپوس می دهد وبه انتخاب درمان صحیح نیز کمک میکند. بیوپسی پوست از ضایعه ممکن است به تشخیص واسکولیتهای پوستی ، لوپوس دیسکویید ویا برای تعیین ماهیت راشهای پوستی مختلف در یک فرد مبتلا به لوپوس کمک کند. سایر تستها شامل :عکس سینه (برای دیدن قلب وریه ) ، اکوکاردیوگرافی ، نوار قلبی ECG برای قلب ، تست عملکرد ریه برای ریه ها ، نوار مغزی EEG ، ام آر آی MRI یا سایر اسکن های مغز واحیانا بیوپسی بافتهای مختلف ، می باشد.
آیا این بیماری قابل درمان است ودرمان قطعی دارد؟
درحال حاضر هیچ درمان اختصاصی برای درمان قطعی لوپوس وجود ندارد. درمان لوپوس به کنترل علایم ونشانه های بیمارِی کمک خواهد کرد وبه جلوکیری از عوارض بیماری شامل آسیب دائمی به اعضا وبافتهای بدن نیزکمک می کند. هنگامی که لوپوس برای اولین بار تشخیص داده می شود، معمولا فعال است .در این مرحله ممکن است برای کنترل بیماری وجلوگیری از آسیب اعضای بدن به دوزهای بالای دارو نیازباشد. در اکثر کودکان ، عود بیماری با درمان تحت کنترل می آید وبیماری ممکن است به خاموشی برود که آن زمانی است که بیمار مقدار کمی دارومی کیرد ویا حتی بدون درمان است .درمان لوپوس
در حالی که در حال حاضر درمانی برای لوپوس وجود ندارد، داروهایی برای کمک به مدیریت علائم لوپوس و پیشگیری از تشدید آن در دسترس هستند. ارائه دهنده خدمات درمانی شما هنگام توصیه درمان لوپوس، علائم لوپوس و شدت آنها را در نظر میگیرد.مهم است که به طور منظم پزشک خود را ملاقات کنید. این کار به آنها امکان میدهد وضعیت شما را بهتر کنترل کنند و مشخص کنند که آیا برنامه درمانی برای مدیریت علائم شما مناسب است یا خیر.
علاوه بر این، علائم لوپوس میتواند با گذشت زمان تغییر کند. به همین دلیل، ارائه دهنده خدمات درمانی ممکن است داروهای شما را تغییر داده یا دوز داروهای فعلی را تنظیم کند.
خطر ابتلا به لوپوس در زنان بیشتر از مردان است، اما این بیماری در مردان شدیدتر است.
علاوه بر دارو، ارائه دهنده خدمات درمانی همچنین ممکن است تغییرات شیوه زندگی را برای کمک به مدیریت علائم لوپوس توصیه کند. اینها میتواند مواردی از قبیل:
• اجتناب از قرار گرفتن بیش از حد در معرض نور ماوراء بنفش (UV)
• رژیم غذایی سالم
• مصرف مکملهایی که ممکن است به کاهش علائم کمک کند مانند ویتامین D، کلسیم و روغن ماهی
• ورزش منظم
• اگر سیگار میکشید، ترک سیگار
.png)
داروهای لوپوس
دارویی که به شما داده میشود بستگی به علائم و همچنین شدت آنها دارد. داروها میتوانند به چندین روش به علائم لوپوس کمک کنند، از جمله:• سرکوب سیستم ایمنی بدن
• کاهش میزان تورم یا التهاب
• کمک به پیشگیری از آسیب دیدن مفاصل یا ارگانهای داخلی
برخی از نمونههای داروهای لوپوس عبارتند از:
• داروهای ضد التهابی غیر استروئیدی (NSAIDs): اینها میتوانند تورم و درد را کاهش دهند. مثالها شامل داروهای بدون نسخه مانند ایبوپروفن (Advil ،Motrin) و ناپروکسن (Aleve) است.
• داروهای ضد مالاریا: این داروها زمانی برای درمان بیماریهای عفونی مالاریا استفاده میشدند. با توجه به ارگانیسمهایی که باعث ایجاد مقاومت مالاریا در برابر داروها میشوند، اکنون از داروهای جدیدتری برای درمان بیماری استفاده میشود.
داروهای ضد مالاریا میتوانند علائم لوپوس مانند بثورات، درد مفاصل و خستگی را برطرف کنند. آنها همچنین در جلوگیری از تشدید لوپوس موثر هستند. در دوران بارداری به علت کاهش عوارض مربوط به بارداری و بدتر شدن بیماری در مادر، توصیه میشوند.
• کورتیکواستروئیدها: این داروها به سرکوب سیستم ایمنی بدن کمک میکنند و میتوانند درد و تورم را کاهش دهند. آنها به اشکال مختلفی از جمله تزریقی، کرمهای موضعی و قرصها ارائه میشوند. نمونهای از کورتیکواستروئید پردنیزون است. کورتیکواستروئیدها میتوانند عوارض جانبی مانند عفونت و پوکی استخوان ایجاد کنند. مهم است که دوز و مدت زمان مصرف را به حداقل برسانید.
اگر دارو عوارض جانبی دارد یا دیگر برای درمان علائم جوابگو نیست، به پزشک ارائه دهنده خدمات درمانی خود اطلاع دهید.
• داروهای سرکوب کننده سیستم ایمنی: این داروها برای سرکوب سیستم ایمنی بدن کار میکنند. از آنجا که بسیار قوی هستند و میتوانند دفاع بدن در برابر عفونت را کاهش دهند، معمولاً فقط در مواردی که لوپوس شدید باشد و یا بر بسیاری از ارگانها تأثیر بگذارد، از آنها استفاده میشود. همچنین برای کاهش میزان و قرار گرفتن در معرض استروئیدها مصرف میشوند.
به همین دلیل به آنها به عنوان «داروهای گیرنده استروئید» نیز گفته میشود. مثالها شامل متوترکسات (Trexall)، مایکوفنولات مفتیل (CellCept)، اسید مایکوفنولیک (Myfortic) و آزاتیوپرین (Imuran) هستند. این داروها به عنوان داروهای تایید نشده لوپوس استفاده میشوند.
• بیولوژیکها: بیولوژیکها داروهایی هستند که منشأ زیستی دارند. بلیموماب (بنلیستا) یک بیولوژیک است که برای درمان لوپوس استفاده میشود. این دارو آنتی بادی است که میتواند یک پروتئین را که برای پاسخ ایمنی مهم است خنثی کند.
کنترل چگونگی تأثیر داروها بر علائم مهم است. اگر دارو عوارض جانبی دارد یا دیگر برای درمان علائم جوابگو نیست، به پزشک ارائه دهنده خدمات درمانی خود اطلاع دهید.
رژیم لوپوس
ارائه دهندگان مراقبتهای بهداشتی رژیم خاصی را برای لوپوس تنظیم نکرده اند. به طور کلی، هدف باید داشتن یک رژیم غذایی سالم و متعادل باشد. میتواند شامل موارد زیر باشد:• ماهی پر از اسیدهای چرب امگا ۳ مانند ماهی سالمون، ماهی تن یا ماهی خال مخالی که مصرف آن به دلیل نیاز به آگاهی از میزان جیوه بالا، باید تحت نظر گرفته شود.
• غذاهای پر کلسیم، مانند لبنیات کم چرب
• خوردن منابع کربوهیدرات غلات کامل
• خوردن ترکیبی از میوهها و سبزیجات رنگارنگ
اگر به دلیل ابتلا به لوپوس به نور حساسیت دارید، ممکن است دچار کمبود ویتامین D باشید. مصرف مکمل ویتامین D کمک کننده است.
برخی از غذاها نیز وجود دارد که افراد مبتلا به لوپوس معمولاً به دلیل داروهایی که به طور معمول مصرف میکنند باید از خوردن آنها پرهیز کنند. برخی از نمونههای غذاها برای پرهیز عبارتند از:
• الکل: الکل میتواند بر بسیاری از داروها تأثیر منفی بگذارد. به عنوان مثال، میتواند باعث خونریزی دستگاه گوارش در افرادی که از NSAID استفاده میکنند، شود. همچنین احتمال التهاب را افزایش میدهد.
• یونجه: اسید آمینه معروف به L-canavanine که در جوانه و دانه یونجه یافت میشود ممکن است التهاب را افزایش داده و منجر به تشدید لوپوس شود.
• غذاهای سرشار از نمک و کلسترول: نه تنها کاستن اینها برای سلامتی کلی مفید است، بلکه به دلیل استفاده از کورتیکواستروئید به جلوگیری از نفخ و افزایش فشار خون نیز کمک میکند.
علاوه بر این، اگر به دلیل ابتلا به لوپوس به نور حساسیت دارید، ممکن است دچار کمبود ویتامین D باشید. مصرف مکمل ویتامین D کمک کننده است.
منبع: سایت دکتردکتر
سایت پرینتو
سایت درمانکده






.jpg)



.jpg)















