آشنایی با برخی ضایعات پوستی
نويسنده: دکتر محمد علی نیلفروش زاده
شايعترين مشكلات پوستي:
بديهي است كه در صورت بروز مشكلات پوستي پيشرفتهتر و يا تداوم همين مسائل اوليه پس از درمان با داروهاي بدون نسخه، مراجعه به پزشك متخصص پوست و پيگيري درمان توصيه شده اجتناب ناپذير خواهد بود.
الف) درماتيت تماسي يا اگزما:
1) درماتيت تماسي تحريكي:
كه در اثر عوامل محرك اوليه يا ثانويه ايجاد ميشود. محركهاي اوليه نظير يك اسيد قوي، در همان تماس اول منجر به واكنش پوست ميشوند، اما محركهاي ثانويه نظير عوامل شوينده، صابونها، مواد آرايشي و داروهاي موضعي، در صورت تماس مكرر با پوست، به درماتيت منجر ميشوند.علائم اين نوع درماتيت ميتواند از يك سرخي معمولي پوست آغاز شود كه با خاراندن تا حد زخم شدن پوست پيش ميرود. محركهاي اوليه باعث سرخي و خارش پوست و يا زخمي شدن آن ميشوند، ولي محركهاي ثانويه التهابات خفيف دراز مدت ايجاد ميكنند كه به علائمي شبيه درماتيت مزمن منجر ميگردند.
2) درماتيت آلرژيك يا حساسيتي:
نوعي واكنش ايمني بدن نسبت به عوامل آلرژن يا حساسيت زا نظير مواد آرايشي برخي داروهاي موضعي، زيورآلات، گياهان سمي و غيره ميباشد.اولين قدم براي درمان درماتيت تماسي، قطع تماس با عوامل محرك يا آلرژن است. سپس ميتوان با استفاده از داروهاي موضعي بيحس كننده، ضد خارش و ضد التهاب به درمان علامتي بيماري پرداخت.
ب- ادرار سوختگي نوزادان:
نكات مهم براي پيشگيري از ادرار سوختگي:
* تا آنجا كه امكان دارد، موضع را تميز و خشك نگاه داريد:
- كهنه يا پوشك خيس نوزاد را هر چه سريعتر تعويض كنيد.
- شبها اغلب نوزاد به فاصله كوتاهي پس از بخواب رفتن ادرار ميكند. بنابراين تعويض كهنه يا پوشك در اين هنگام از ادرار سوختگي شبانه جلوگيري ميكند.
- پس از هر بار دفع ادرار يا مدفوع، موضع را با آب ساده يا صابون بچه شسته، خوب آبكشي كنيد. سپس موضع را خشك نموده و بگذاريد تا قبل از بستن مجدد هوا بخورد. ميتوانيد قبل از بستن مجدد، از پودر تا لك استفاده نمائيد.
- هرگز از قسمتهاي خيس كهنه براي پاك كردن نوزاد استفاده نكنيد زيرا با اين كار خود آلودگي را روي پوست نوزاد پخش خواهيد كرد.
* توجه داشته باشيد كه كيفيت، لطافت و قدرت جذب پوشك يا كهنه بچه در پيشگيري از اين مشكل بسيار مهم است.
** در صورت استفاده از كهنههاي پارچهاي، آنها را با محلولهاي ضد عفوني كنندهاي نظير ستريميدسي يا ساولن (مراجعه به تكنگار اين دارو) ضدعفوني نمائيد.
و اما اگر ادرار سوختگي بروز كند، ميتوان از فرآوردههاي التيام بخش موجود بهره گرفت ولي در صورت بروز هرگونه عفونت در موضع احتياط نموده وبا پزشك مشورت نمائيد.
**هشدار: مصرف پمادهاي ضد التهاب استروئيدي (كرتنها)
نظير تريامسينولون- بتامتازون- هيدروكورتيزون- فلئوسينولون
و ... به اين منظور، كاملاً نابجا بوده و به عوارضي نظير نازكي و شكنندگي پوست و در نتيجه افزايش احتمال بروز عفونت در موضع منجرخواهد شد. مصرف اين پمادها در اين رابطه و ساير مشكلات پوستي، تنها با تجويز پزشك
مجاز است.
ج) آكنه يا جوش غرور جواني:
ح) جرب يا گال:
علائم ابتلاء:
- خارش در نواحي آلوده پوست.
- تاولهاي مرواريدي شكل
- دالان زير پوستي كه توسط انگل ايجاد ميشود و در روي پوست بصورت نقطه چينهاي زرد روشن تا قهوهاي و به حالت زيكزاك مشاهده ميشود.
در درمان اين بيماري از بنزوئيل بنزوات و كروتاميتون (رجوع به تكنگار اين دارو) استفاده ميشود ولي جهت درمان علامتي خارش ناشي از آن ميتوان از ساير فرآوردههاي ضد التهاب و ضد خارش پوستي بهره گرفت.
د) خشكي و ترك خوردگي پوست:
ز) تبخال:
پزشك مراجعه كنيد.
و) گزش حشرات:
اقدامات اوليه در صورت گزش حشرات:
- كمپرس آب سرد جهت كاهش خارش، تورم و درد موضع و كاهش سرعت جذب زهر.
- بيرون كشيدن فورري نيش يا كيسه زهر در مورد زنبور.
- ضد عفوني موضع توسط ضد عفوني كنندههاي موضعي.
هـ- سوختگيها:
اصولاً سوختگيها را بر اساس عمق به 3 درجه تقسيم بندي ميكنند:
درجه يك- سرخي پوست كه با فشار از بين ميرود اما ناحيه سوخته دردناك است.درجه دوسطحي- تاول تركيده يا نتركيده دارد و پوست زير تاول سرخ بوده، ناحيه سوخته در تماس بسيار حساس است.درجه دو عمقي- پوست خشك، سفيدو نرم است، حساسيت ناحيه سوخته به تماس و سوزن كم شده ولي كاملاً از بين نرفته است.درجه سه- پوست قهوهاي و سفت و چرم مانند است و در ناحيه سوخته با بيحسي مواجهيم.
اقدامات اوليه در انواع سوختگي (خفيف)
1- سوختگي در اثر حرارت: موضع را زير شير آب سرد گرفته، سپس تا از بين رفتن كامل احساس درد، در آب سرد ساكن نگهداريد. در اين نوع سوختگي عموماً بدليل عدم بروز تاول در موضع، نيازي به پانسمان نيست.
2- سوختگي توسط جريان برق:
معمولاً ضايعه تنها در محل عبور جريان ايجاد ميشود كه غالباً عميقتر از آن است كه بتوان خوددرماني نموده بايد بلافصله به پزشك مراجعه كرد مگر آنكه در محدوده بسيار كوچكي باشد.
3- سوختگي در اثر تماس با مواد شيميايي:
موضع را از هرگونه پوشش آزاد نموده، با جريان آب سرد شستشو دهيد (بمدت 15 دقيقه در مورد مواد اسيدي و تا زمان از بين رفتن حالت ليزي و لزجي پوست در مورد مواد قليايي) و اما در صورت تماس با چشمها، 30 دقيقه شستشو توصيه ميشود كه بايد حتماً از سمت داخلي چشم (مجاور بيني) به سمت خارجي چشم صورت بگيرد. سپس چشم را با يك پوشش استريل (گاز استريل) پوشانده، به پزشك مراجعه نمائيد.
4- آفتاب سوختگي:
معمولاً در حدي است كه بخودي خود بهبود مييابد تنها كافيست كه هر چه سريعتر خود را از محدوده نور مستقيم خورشيد خارجي نمائيد. اما در صورتيكه سوختگي در ناحيه چشمها و اندامهاي تناسلي خارجي باشد كه به سوختگي درجه دوم منجر شود و يا اينكه بيمار از درد شديد رنج ببرد، حتماً بايد به پزشك مراجعه كرد.
همچنين در صورتيكه بيش از %10 سطح بدن كودكان و 15 الي %20 سطح بدن بالغين بسوزد. در اين بيماران گرمازدگي بشدت شايع است كه از علائم آن ميتوان به افزايش دماي بدن، سرگيجه، ضعف يا تشنج اشاره كرد. در اين شرايط نيز بيمار بايد فوراً به يك مركز اورژانس ارجاع شود.
بطور خلاصه، در مورد سوختگيهاي كوچك درجه اول و دوم كه غالباً خودبخود بهبود مييابند، هدف اصلي تخفيف درد ناشي از سوختگي و حفاظت موضع از هوا و پيشگيري از خشكي و عفونت آن است. به اين منظور، پس از كمپرس سرد، موضع را با آب و صابون ملايم (و يا سرم شستشو) شستشو دهيد. براي خشك كردن ميتوانيد از يك حوله تميز استفاده كنيد ولي هرگز حوله را روي زخم نكشيد. سپس موضع را با يك پوشش مناسب (گاز وازلينه و باند) پانسمان كنيد. البته در صورت لزوم ميتوانيد از پمادهاي سوختگي نيز بهره بگيريد. اگر ناحيه سوخته شده ترشح داشته باشد، 3 تا 6 بار در روز و هر بار 15 تا 30 دقيقه شستشو با آب و صابون ملايم ميتواند بسيار مفيد باشد.توجه داشته باشيد كه پانسمان زخم بايد هر 2 روز تعويض شود. در صورت چسبندگي گاز به زخم، ميتوانيد آنرا در آب گرم بخيسانيد تا به آرامي از زخم جدا شود. در حين تعويض پانسمان بايد موضع را از لحاظ ابتلاء به عفونت بررسي نمود. علائم اوليه عفونت ميتوانند بصورت التهاب لبه زخم، تاولهاي جديد يا تشديد درد بروز كنند كه در اين صورت بايد به پزشكمراجعه نمود.توجه داشته باشيد كه در صورت خيس شدن پانسمان زخم، بايد از پانسمان دائمي آن پرهيز نموده و گاهگاه آنرا هوا داد.
بیماری های پوستی با منشا روانی
الف- در بیماران جوان تر كه شیوع بیماری بین مرد و زن مساوی است و بین هذیان و وضعیت اقتصادی-اجتماعی پایین واعتیاد به مواد مخدر رابطه ای وجود دارد.
ب- بیماران پیرتر كه عمدتا زنان هستند كه اعتیاد به مواد مخدر یا سطح اقتصادی-اجتماعی پایین در آنها به اثبات نرسیده است.
در هر دو گروه سنی بیماران درباره آلودگی انگلی خود اعتقادی هذیانی دارند. همچنین بیشتر بیماران شكایت از FORMICATION)خزیدن، گاز گرفتن، و احساس سوزن سوزن شدن ) دارند. این بیماران حتی نمونه های گوناگونی از قطعات انگل ها را در قوطی های كوچك همراه خود نزد پزشک می آورند.ضایعات خود القا شده ی پوستی مكرر می توانند شكلی شبیه دهانه ی آتشفشان ایجاد كنند كه اصطلاحا به آنها آتشفشان های ماه گفته می شود، زیرا این بیماران پوست خود را به طور عمیقی می خراشند كه تلاش برای خارج كردن " پارازیت یا انگل" است.تظاهرات بالینی بیماری حاد یا مزمن است. این بیماران می توانند از نظر اجتماعی منزوی شوند، چون می ترسند افراد دیگر را با آلودگی خود آلوده كنند.به دلیل اینکه داروهای تفننی مثل آمفتامین و كوكائین می توانند حالت فورمیكاسیون (FORMICATION)یا توهم را ایجاد كنند، باید شرح حال قبلی یا جاری اعتیاد یا استفاده مواد رد شود.بیماران با اختلال وسواسی OBSESSIVE COMPULSIVE كه وسواس كه روی یك نمای بخصوص پوست خود داشته باشند، به راحتی با یك بیمار دچار هذیان پارازیت اشتباه می شود.
تریكوتیلومانیا (TRICHOTILLOMANIA)
تریكوتیلومانیا اشاره به حالتی دارد كه بیمار موهای خود را می كند(تصویر بالا). این فرم از آلوپسی را باید از دیگر حالت های ریزش مو تمایز داد.تریكوتیلومانیا را می توان در هر گروه سنی حتی كودكان 18 ماهه نیز مشاهده كرد. تظاهر بالینی به صورت یك منطقه از سر دچار ریزش موی ناكامل است(آلوپسی ناقص) كه محدوده نسبتا مشخصی دارد و موهای باقیمانده با طول های متفاوت در این منطقه دیده می شوند. این حالت اغلب ناحیه جلوی پیشانی(FRONTAL) و فرق سر(VERTEX) را مبتلا می كند، ولی گاهی می تواند بطور منتشر كل پوست سر را گرفتار كند. این حالت همچنین ابروها، مژه ها و به طور نادر موهای ناحیه تناسلی را گرفتار می كند. موها كنده شده یا موجی می شوند و كمتر شكستگی شفت مو وجود دارد.
نوروتیك اكسكوریشن (NEUROTIC EXCORIATION)
نوروتیك اكسكوریشن اصطلاحی است كه برای تعریف خراشیدگی های پوستی با منشا روانی به كار می رود(تصویر بالا). بیماران با نوروتیك اكسكوریشن معمولا با اكسكوریشن های مولتی پل در نواحی دسترس بدن مراجعه می كنند. ضایعات اغلب روی صورت، نمای اكستانسور اندام ها و نواحی در دسترس پشت است. ضایعات اغلب به شكل خفیف در بالا و طرفین كمر به صورت قرینه و شبیه به بال های پروانه دیده می شوند. زمینه ها و بیماری های روانی كه معمولا در بیماران با نوروتیك اكسكوریشن دیده می شود شامل افسردگی، اضطراب و اختلال OBSESSIVE COMPULSIVE است.
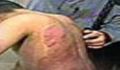
درماتیت ساختگی (FACTITIAL DERMATITIS)
در درماتیت ساختگی بیمار از ابزار و مواد پیچیده مثل اشیاء تیز، مواد شیمیایی سوزاننده یا تزریق مواد برای القاء ضایعات پوستی استفاده می كند(تصویر بالا)به علت تظاهرات بالینی متفاوت معمولا این ضایعات به واسطه وجود خصوصیات مشخص و خاصی مثل گوشه های تیز و تصاویر غیر معمول در نواحی به راحتی قابل دسترسی مشخص می شود. معمولا مشكلی در افتراق این ضایعات از بیماری های پوستی واقعی یا از نوروتیك اكسكوریشن وجود ندارد. ظاهر ضایعات وابسته به متد و روش خاص بیمار مورد استفاده برای ایجاد ضایعه است. تیپ های بخصوصی از اختلالات روانی زمینه ای مثل تمارض، سایكوز(جنون) و اختلالات شخصیتی كه به وسیله رفتار خویش ویرانگر مشخص می شوند(مثل اختلال شخصیتی مرزی)، اغلب همراه با این بیماران دیده می شود.
منبع: http://www.emdadgar.ir
/س